Histerektomija
| Hysterectomy | |
|---|---|
 Diagram showing what is removed with a radical hysterectomy
| |
| Medicinska specialnost | Ginekologija |
| ICD-9-CM | 68.9 |
| Medical Subject Headings | D007044 |
| MedlinePlus | 002915 |
Histerektomija je kirurški poseg, ki vključuje odstranitev maternice in materničnega vratu. Supracervikalna histerektomija se nanaša na odstranitev maternice, pri čemer je maternični vrat ohranjen. Ti postopki lahko vključujejo tudi odstranitev jajčnikov (ooforektomija), jajcevodov (salpingektomija) in drugih okoliških struktur. Izraza "delna" ali "totalna" histerektomija sta laična izraza, ki nepravilno opisujeta dodatek ali opustitev ooforektomije med histerektomijo. Običajno jih izvaja ginekolog. Odstranitev maternice povzroči, da bolnica ne more nositi otrok (prav tako odstranitev jajčnikov in jajcevodov) ter nosi kirurško tveganje in dolgoročne posledice. Zato se ta operacija običajno priporoča le, če druge možnosti zdravljenja niso na voljo ali so neuspešne. Gre za drugi najpogosteje izvajan ginekološki kirurški poseg v ZDA,[1] takoj za carskim rezom. Skoraj 68 odstotkov histerektomij se izvaja zaradi stanj, kot so endometrioza, neredne krvavitve in maternični fibroidi.[1] Pričakuje se, da bo pogostost histerektomij za nemaligne indikacije še naprej padala, saj se razvijajo alternative zdravljenja.[2]
Medicinske uporabe
[uredi | uredi kodo]
Histerektomija, kot obsežen kirurški postopek, nosi svoja tveganja in koristi, ki vplivajo na hormonsko ravnovesje in splošno zdravje pacientov. Zato se običajno priporoča kot ultimativen korak, ko so že izčrpane druge možnosti, bodisi farmacevtske ali druge kirurške metode, za obvladovanje nekaterih nerešljivih in resnih stanj maternice ali reproduktivnega sistema. Obstajajo tudi drugi razlogi, ki lahko opravičujejo potrebo po histerektomiji. Ta stanja in/ali indikacije vključujejo, vendar niso omejene na:[3]
- Endometrioza: rast maternične sluznice izven maternične votline. Ta neustrezna rast tkiva lahko povzroči bolečino in krvavitev. [4]
- Adenomioza: oblika endometrioze, pri kateri se maternična sluznica vrašča v in včasih skozi muskulaturo stene maternice. To lahko odebeli stene maternice in prispeva tudi k bolečinam in krvavitvam. [5]
- Močna menstrualna krvavitev: neredna ali čezmerna menstrualna krvavitev, ki traja več kot en teden. Lahko moti običajno kakovost življenja in je lahko znak resnejšega stanja.
- <b id="mwNg">Maternični fibroidi</b> : benigne tvorbe na steni maternice. Ti mišični nekancerozni tumorji lahko rastejo v posamezni obliki ali v grozdih in lahko povzročijo hude bolečine in krvavitve. [6]
- Prolaps maternice: ko se maternica povesi navzdol zaradi oslabljenih ali raztegnjenih mišic medeničnega dna, kar lahko v hujših primerih povzroči, da maternica štrli iz nožnice.
- Preprečevanje raka reproduktivnega sistema: še posebej, če obstaja močna družinska anamneza raka reproduktivnega sistema (zlasti raka dojke v povezavi z mutacijo BRCA1 ali BRCA2 ) ali kot del okrevanja po takšnih rakih. [7]
- Ginekološki rak: odvisno od vrste histerektomije lahko pomaga pri zdravljenju raka ali predraka endometrija, materničnega vratu ali maternice. Za zaščito pred rakom jajčnikov ali zdravljenje njega bi bila potrebna ooforektomija .
- Potrjevanje transspolnih (trans) moških: pomoč pri spolni disforiji, preprečevanje prihodnjih ginekoloških težav in prehod na pridobivanje nove pravne dokumentacije o spolu. [8]
- Hude motnje v razvoju: to zdravljenje je v najboljšem primeru kontroverzno. V Združenih državah so vrhovna sodišča na državni ravni ugotovila, da posebni primeri sterilizacije zaradi motenj v razvoju kršijo pacientove ustavne in običajne pravice. [9]
- Po porodu: za odstranitev hudega primera placente praevia (posteljice, ki se je oblikovala nad ali znotraj porodnega kanala) ali placente percreta (posteljice, ki je zrasla v in skozi steno maternice, da se pritrdi na druge organe), kot tudi zadnja možnost v primeru čezmerne porodniške krvavitve . [10]
- Kronična bolečina v medenici: poskusiti je treba ugotoviti etiologijo bolečine, čeprav vzrok morda ni znan. [11]
Tveganja in škodljivi učinki
[uredi | uredi kodo]Leta 1995 so poročali o kratkotrajni umrljivosti, ki je znašala 0,38 primera na 1000, pri histerektomijah, ki so bile izvedene zaradi benignih vzrokov. Tveganje za kirurške zaplete se je povečalo v primerih prisotnosti fibroidov, mlajše starosti (kjer je bilo večje tveganje za krvavitev vaskularnega medeničnega področja) ter pri večjih maternicah. Dodatni dejavniki tveganja vključujejo disfunkcionalno krvavitev iz maternice in število prejšnjih porodov (pariteta).[12]
Stopnja smrtnosti se poveča večkrat, kadar se histerektomija izvaja pri bolnicah, ki so noseče, imajo raka ali druge zaplete.[13]
Dolgoročni vpliv na smrtnost v vseh primerih histerektomije je sorazmerno majhen. Ženske, mlajše od 45 let, pa kažejo opazno povečano dolgoročno umrljivost, ki se pripisuje hormonskim stranskim učinkom histerektomije in profilaktične ooforektomije.[14] [15] Ta učinek ni omejen na ženske pred menopavzo; tudi pri ženskah, ki so že vstopile v menopavzo, se je pokazalo, da se zmanjša dolgoročna sposobnost preživetja po ooforektomiji.[16]
Približno 35 % žensk po histerektomiji opravi drugo povezano operacijo v 2 letih. [17]
Poškodba sečnice ni nenavadna in se pojavi pri 0,2 na 1000 primerov vaginalne histerektomije ter pri 1,3 na 1000 primerov abdominalne histerektomije.[18] Običajno pride do poškodbe v distalnem delu sečnice blizu infundibulopelvičnega ligamenta ali ko sečevod prečka pod maternično arterijo, pogosto zaradi nepravilnega vpenjanja in uporabe ligature za nadzor krvavitve.[19]
Obnovitev
[uredi | uredi kodo]Bivanje v bolnišnici po operaciji v trebušni votlini običajno traja od 3 do 5 dni ali več, medtem ko je za vaginalne ali laparoskopsko asistirane vaginalne posege priporočljivo bivanje od 1 do 2 dni, vendar lahko traja tudi dlje.[20] Po operaciji Ameriški zbor za porodništvo in ginekologijo (American College of Obstetricians and Gynecologists) priporoča, da v prvih 6 tednih ne vstavljate ničesar v nožnico, vključno z uporabo tamponov ali izvajanjem spolnih odnosov.[21]
Nenamerna ooforektomija in prezgodnja odpoved jajčnikov
[uredi | uredi kodo]Pri večini histerektomij, namenjenih ohranitvi jajčnikov, se izvaja odstranitev enega ali obeh jajčnikov.[22]
Po histerektomiji z ohranitvijo jajčnikov je povprečna starost začetka menopavze 3,7 leta prej kot splošno povprečje.[23] Ta razlika se pripisuje verjetnim motnjam v oskrbi jajčnikov s krvjo po histerektomiji ali pa je lahko posledica pomanjkanja endokrine povratne informacije maternice. Funkcija preostalih jajčnikov je pri približno 40% ljudi bistveno prizadeta, pri čemer nekateri potrebujejo hormonsko nadomestno zdravljenje. Zanimivo je, da je bil podoben, čeprav le nekoliko manj izrazit, učinek opažen tudi pri ablaciji endometrija, ki se včasih uporablja kot alternativa histerektomiji.[24]
Pri velikem številu žensk se po histerektomiji razvijejo benigne ciste na jajčnikih. [25]
Učinki na spolno življenje in bolečine v medenici
[uredi | uredi kodo]Po histerektomiji zaradi benignih indikacij večina bolnic poroča o izboljšanju spolnega življenja in zmanjšanju bolečin v medenici. Manjši odstotek bolnic pa opaža poslabšanje spolnega življenja in druge težave. Slika se znatno razlikuje pri histerektomijah, ki se izvajajo zaradi malignih razlogov, kjer je postopek pogosto bolj radikalen in ima znatne stranske učinke.[26][27] Pri bolnicah, ki so se odločile za histerektomijo zaradi kroničnih bolečin v medenici, pa se po posegu nekatere soočajo z nadaljnjimi bolečinami v medenici in razvije se disparevnija, kar pomeni boleč spolni odnos.[28]
Prezgodnja menopavza in njeni učinki
[uredi | uredi kodo]Ko se jajčniki odstranijo, se raven estrogena močno zmanjša, kar vodi v izgubo zaščitnih učinkov estrogena na kardiovaskularni in skeletni sistem. To stanje pogosto imenujemo "kirurška menopavza," čeprav se bistveno razlikuje od naravnega poteka menopavze. Kirurška menopavza je značilna nenaden hormonski šok v telesu, kar povzroči hitro pojavljanje simptomov menopavze, kot so vročinski oblivi. Nasprotno pa naravna menopavza predstavlja postopno zmanjševanje ravni hormonov v obdobju več let, kjer maternica in jajčniki še vedno lahko proizvajajo hormone tudi po prenehanju menstruacije.[29]
Ena študija je razkrila, da je tveganje za kasnejše srčno-žilne bolezni pomembno povečano pri ženskah, ki so prestale histerektomijo pri starosti 50 let ali manj. Za ženske, ki so bile deležne tega posega po 50. letu starosti, ni bilo zaznane povezave s povečanim tveganjem. Ta povečan delež tveganja je še bolj izrazit, če so bili jajčniki odstranjeni, vendar se še vedno pojavlja, če so jajčniki ohranjeni.[30]
Več drugih študij je potrdilo povezavo med histerektomijo, osteoporozo (zmanjšano gostoto kosti) in povečanim tveganjem za zlome kosti.[31][32] Ta povezava je bila pripisana modulacijskemu učinku estrogena na presnovo kalcija. Padec ravni estrogena v serumu po menopavzi lahko povzroči prekomerno izgubo kalcija, kar ima za posledico izgubo gostote kosti.
Nastajanje adhezij in obstrukcija črevesja
[uredi | uredi kodo]Tveganje za tvorbo pooperativnih adhezij je še posebej izrazito po histerektomiji zaradi obsega disekcije in dejstva, da je rana po histerektomiji v delu medenice, ki je najbolj odvisen od gravitacije, v katerega lahko črevesna zanka zlahka pade.[33] En pregled je pokazal, da je pojavnost obstrukcije tankega črevesa zaradi intestinalnih adhezij 15,6 % pri nelaparoskopskih totalnih abdominalnih histerektomijah v primerjavi z 0,0 % pri laparoskopskih histerektomijah.[34]
Druge redke težave
[uredi | uredi kodo]Histerektomija lahko povzroči povečano tveganje za razmeroma redek karcinom ledvičnih celic. To povečano tveganje je še posebej izrazito pri mladih ženskah, pri čemer se tveganje zmanjša po vaginalno opravljeni histerektomiji.[35] Možni razlagi za to povečano tveganje vključujeta hormonske učinke ali poškodbo sečevoda.[36][37] V nekaterih primerih lahko karcinom ledvičnih celic predstavlja manifestacijo nediagnosticirane dedne leiomiomatoze in sindroma raka ledvičnih celic.
Odstranitev maternice brez odstranitve jajčnikov lahko v redkih primerih pripelje do situacije, kjer neodkrita oploditev povzroči zunajmaternično nosečnost, ki se mora spustiti v maternico pred operacijo. Dva primera so bila identificirana in predstavljena v reviji Blackwell Journal of Obstetrics and Gynecology; več kot 20 drugih primerov je bilo obravnavanih v dodatni medicinski literaturi.[38] Zelo redko lahko spolni odnos po histerektomiji povzroči transvaginalno evisceracijo tankega črevesa.[39] Vaginalna manšeta, ki je najvišji del nožnice in je bil zašit, lahko v redkih primerih odpade, kar omogoča evisceracijo tankega črevesa v nožnico.[40]
Alternative
[uredi | uredi kodo]

Odvisno od indikacije obstajajo alternative histerektomiji:
Močna krvavitev
[uredi | uredi kodo]Intrauterine naprave z levonorgestrelom so izjemno učinkovite pri obvladovanju disfunkcionalne krvavitve iz maternice (DUB) ali menoragije, zato bi morale biti vključene pred morebitnim kirurškim posegom.[41]
Menoragijo (močno ali nenormalno menstrualno krvavitev) je mogoče zdraviti tudi z manj invazivno metodo, imenovano ablacijo endometrija. To je ambulantni postopek, pri katerem se sluznica maternice uniči s toploto, mehansko ali z radiofrekvenčno ablacijo.[42] Ablacija endometrija močno zmanjša ali odpravi mesečno krvavitev pri devetdesetih odstotkih bolnic z disfunkcionalno krvavitvijo iz maternice (DUB). Vendar ni učinkovita pri bolnicah z zelo debelo maternično sluznico ali materničnimi miomi.[43]
Maternične fibroide je mogoče odstraniti in maternico rekonstruirati s postopkom, imenovanim " miomektomija ". Miomektomijo lahko izvedemo z odprtim rezom, laparoskopsko ali skozi vagino (histeroskopija). [44]
Prolaps maternice
[uredi | uredi kodo]Prolaps je mogoče kirurško popraviti tudi brez odstranitve maternice.[45] Obstaja več strategij, ki se lahko uporabijo za krepitev mišic medeničnega dna in preprečevanje poslabšanja prolapsa. Te vključujejo, a se ne omejujejo na uporabo "Keglovih vaj", vaginalnih pesarjev, lajšanje zaprtja, uravnavanje telesne teže in previdnost pri dvigovanju težkih predmetov.[46]
Vrste
[uredi | uredi kodo]
Histerektomija doslovno pomeni le odstranitev maternice. Kljub temu pa se v praksi zelo pogosto odstranjujejo tudi drugi organi, kot so jajčniki, jajcevodi in maternični vrat, kot del tega kirurškega posega.[47]
- Radikalna histerektomija : Popolna odstranitev maternice, materničnega vratu, zgornjega dela nožnice in parametrijev je indicirana pri raku. V takih situacijah se običajno izvede tudi odstranitev bezgavk, jajčnikov in jajcevodov. Ta postopek se včasih imenuje tudi Wertheimova histerektomija.. [48]
- Popolna histerektomija : popolna odstranitev maternice in materničnega vratu z ali brez ooforektomije .
- Subtotalna histerektomija : odstranitev maternice, maternični vrat ostane in situ.
Subtotalna (supracervikalna) histerektomija je bila sprva predlagana z namenom izboljšanja spolnega delovanja po histerektomiji. Predpostavljalo se je, da odstranitev materničnega vratu povzroča prekomerne nevrološke in anatomske motnje, kar vodi do skrajšanja nožnice, prolapsa nožničnega oboka in granulacije nožnične manšete.[49] Čeprav te teoretične prednosti v praksi niso bile potrjene, so se pojavile druge koristi v primerjavi s totalno histerektomijo. Glavna pomanjkljivost je, da tveganje za raka materničnega vratu ni odpravljeno, in ženske lahko še vedno doživljajo ciklične krvavitve, čeprav bistveno manjše kot pred operacijo. Te zadeve so bile obravnavane v sistematičnem pregledu totalne in supracervikalne histerektomije pri benignih ginekoloških stanjih, ki je poročal o naslednjih ugotovitvah:[50]
- Ni bilo razlik v stopnjah inkontinence, zaprtja, meritvah spolne funkcije ali ublažitvi simptomov pred operacijo.
- Dolžina operacije in količina izgubljene krvi med operacijo sta se znatno zmanjšali med supracervikalno histerektomijo v primerjavi s celotno histerektomijo, vendar ni bilo razlike v pooperativnih stopnjah transfuzije. [51]
- Vročinska obolevnost je bila manj verjetna in trajajoča ciklična vaginalna krvavitev eno leto po operaciji je bila verjetnejša po supracervikalni histerektomiji.
- Ni bilo razlike v stopnjah drugih zapletov, okrevanju po operaciji ali stopnjah ponovnega sprejema.
Vaginalna histerektomija
[uredi | uredi kodo]Vaginalna histerektomija, ki se izvaja izključno skozi vaginalni kanal, ima očitne prednosti pred abdominalno operacijo, vključno z manj zapleti, krajšim bivanjem v bolnišnici in hitrejšim celjenjem.[52][53] Abdominalna histerektomija, ki je najpogostejša metoda, se uporablja v primerih, kot so porod po carskem rezu, raki, pričakovani zapleti ali potreba po kirurški preiskavi.
Laparoskopsko asistirana vaginalna histerektomija
[uredi | uredi kodo]Z razvojem laparoskopskih tehnik v 70. in 80. letih 20. stoletja je »laparoskopsko asistirana vaginalna histerektomija« (LAVH) med ginekologi pridobila veliko popularnost. Ta postopek je manj invaziven v primerjavi z abdominalnim posegom, kar pripomore k hitrejšemu pooperativnemu okrevanju. LAVH omogoča tudi boljše raziskovanje in nekoliko bolj zapletene operacije v primerjavi z vaginalnim posegom. Postopek se začne z laparoskopijo in se zaključi z odstranitvijo maternice (z ali brez odstranitve jajčnikov) skozi vaginalni kanal. Tako je LAVH tudi totalna histerektomija, kjer se maternični vrat odstrani skupaj z maternico.[54] Če se maternični vrat odstrani skupaj z maternico, se zgornji del nožnice zašije in imenuje vaginalna manšeta.[55]
Laparoskopsko asistirana supracervikalna histerektomija
[uredi | uredi kodo]Kasneje je bila razvita "laparoskopsko podprta supracervikalna histerektomija" (LASH) za odstranitev maternice brez odstranitve materničnega vratu. Pri tem postopku se uporablja morcelator, ki razreže maternico na majhne koščke, ki jih je mogoče nato odstraniti iz trebušne votline prek laparoskopskih vrat.[56]
Totalna laparoskopska histerektomija
[uredi | uredi kodo]Totalno laparoskopsko histerektomijo (TLH) je v zgodnjih 90-ih letih razvil Prabhat K. Ahluwalia v zvezni državi New York.[57] TLH se izvaja izključno z laparoskopskimi instrumenti v trebušni votlini. Postopek se začne na vrhu maternice, običajno z uporabo materničnega manipulatorja. Celotna maternica se nato odstrani iz njenih priključkov s pomočjo dolgih in tankih instrumentov skozi "vrata". Vse tkivo, ki ga je treba odstraniti, se nato izvleče skozi majhne trebušne zareze.
Druge tehnike
[uredi | uredi kodo]Supracervikalna (vmesna) laparoskopska histerektomija (LSH) se izvaja na podoben način kot totalna laparoskopska histerektomija, vendar se pri supracervikalni histerektomiji maternica amputira med materničnim vratom in fundusom.[58]
Dvojna laparoskopija je oblika laparoskopske kirurgije, pri kateri se uporabljata dva 5 mm srednja reza. Pri tem postopku se maternica loči skozi dve odprtini in nato odstrani skozi nožnico.[59][60]
Robotska histerektomija je variacija laparoskopske operacije, kjer se uporabljajo posebni daljinsko vodeni instrumenti, ki omogočajo kirurgu natančnejši nadzor in tridimenzionalno povečano sliko.[61]
-
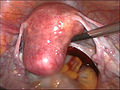
Maternica pred histerektomijo
-
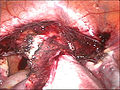
Laparoskopska histerektomija
-
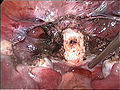
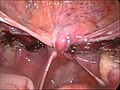
Krn materinskega vratu (bel) po odstranitvi trupa porodnice pri laparoskopski supracervikalni histerektomiji
-
Transvaginalna ekstrakcija porodnice pri totalni laparoskopski histerektomiji
-
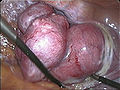
Konec laparoskopske histerektomije
Primerjava tehnik
[uredi | uredi kodo]Značilnosti pacientke, kot so razlogi za potrebo po histerektomiji, velikost maternice, spuščanje maternice, prisotnost obolelih tkiv v okolici maternice, prejšnje operacije v medeničnem predelu, debelost, zgodovina nosečnosti, možnost endometrioze ali potreba po ooforektomiji, bodo vplivale na kirurgov izbrani kirurški pristop pri izvajanju histerektomije.
Pri ženskah z benignimi boleznimi se priporoča vaginalna histerektomija, če je to mogoče,[62] [63] namesto drugih variant. Vaginalna histerektomija se je izkazala za boljšo možnost v primerjavi z laparoskopsko asistirano vaginalno histerektomijo (LAVH) in nekaterimi vrstami laparoskopskih operacij, saj povzroča manj kratkoročnih in dolgoročnih zapletov, ima ugodnejši učinek na spolno izkušnjo s krajšim časom okrevanja in nižjimi stroški.[64] [65] [66]
Laparoskopska operacija prinaša določene prednosti, še posebej, kadar vaginalna operacija ni izvedljiva. Vendar ima tudi pomanjkljivost, saj za izvedbo operacije zahteva bistveno daljši čas.[67][52]
V eni študiji iz leta 2004 v Združenem kraljestvu, ki je primerjala abdominalne (laparotomske) in laparoskopske tehnike, so ugotovili, da laparoskopska operacija zahteva daljši čas trajanja operacije in ima večjo stopnjo večjih zapletov, vendar hkrati omogoča hitrejše celjenje.[68] V drugi študiji iz leta 2014, ki se je osredotočala na bolnice, ki so prejele popolno histerektomijo zaradi raka endometrija, so ugotovili, da je laparoskopija "varna alternativa laparotomiji". Raziskovalci so zaključili, da ta postopek "prinaša izrazito izboljšane perioperativne rezultate z nižjo stopnjo ponovnih operacij in manj pooperativnih zapletov, ko se standard oskrbe premakne z odprte kirurgije na laparoskopijo v univerzitetni bolnišnici".[69]
Abdominalna tehnika se pogosto uporablja v zahtevnih okoliščinah ali pri pričakovanju zapletov. V takih primerih sta stopnja zapletov in čas operacije v primerjavi z drugimi tehnikami ugodna, vendar pa se čas celjenja znatno podaljša.[67]
Histerektomija z abdominalno laparotomijo je povezana z veliko večjo incidenco črevesnih adhezij v primerjavi z drugimi tehnikami.[34]
Čas, potreben za dokončanje operacije v preskušanju eVAL, je naveden kot sledi: [68]
- abdominalno povprečje 55,2 minute, razpon 19–155
- vaginalno povprečje 46,6 minut, razpon 14–168
- laparoskopsko (vse različice) povprečje 82,5 minut, razpon 10–325 (združeni podatki iz obeh preskušanj)
Morcelacija se pogosto uporablja, še posebej v laparoskopskih tehnikah in včasih pri vaginalnih tehnikah. Vendar se zdi, da je povezana s precejšnjim tveganjem za širjenje benignih ali malignih tumorjev.[70][71] Aprila 2014 je FDA (Uprava za hrano in zdravila ZDA) izdala obvestilo, s katerim je zdravnike opozorila na tveganje izgube moči v povezavi z morcelacijo.[72]
Robotsko podprta kirurgija se trenutno uporablja v več državah za histerektomije. Kljub temu so potrebne dodatne raziskave, da se natančno določijo koristi in tveganja v primerjavi s konvencionalno laparoskopsko operacijo.[73][74]
Incidenca
[uredi | uredi kodo]Kanada
[uredi | uredi kodo]V Kanadi je bilo število histerektomij med letoma 2008 in 2009 skoraj 47.000. Nacionalna stopnja za isto časovno obdobje je znašala 338 na 100.000 prebivalcev, kar je manj kot 484 na 100.000 leta 1997. Razlogi za histerektomijo so se razlikovali glede na to, ali je ženska živela v mestu ali na podeželju. Mestne ženske so se za histerektomijo odločale zaradi materničnih fibroidov, medtem ko so se podeželske večinoma odločale zaradi menstrualnih motenj.[75]
Združene države
[uredi | uredi kodo]Histerektomija se v Združenih državah uvršča kot druga najpogostejša večja operacija pri ženskah (prva je carski rez). V 1980-ih in 1990-ih je ta statistika povzročila zaskrbljenost med nekaterimi skupinami za pravice potrošnikov ter povzročila zmedo v zdravniški skupnosti. Ta situacija[76] je privedla do vzpostavitve zagovorniških skupin za ozaveščeno izbiro, kot je fundacija Hysterectomy Educational Resources and Services (HERS), ki jo je ustanovila Nora W. Coffey leta 1982.
Po podatkih Nacionalnega centra za zdravstveno statistiko je bilo od 617.000 histerektomij, ki so bile izvedene leta 2004, 73 % vključevalo tudi kirurško odstranitev jajčnikov. V Združenih državah je trenutno približno 22 milijonov žensk, ki so prestale ta postopek.[1] Skoraj 68 odstotkov teh histerektomij je bilo opravljenih zaradi benignih stanj, kot so endometrioza, neredne krvavitve in maternični fibroidi. Visoke stopnje histerektomij, ki so najvišje v industrializiranem svetu, so povzročile polemike, da se ta postopek pogosto izvaja iz neupravičenih razlogov.[77] Novejši podatki kažejo, da se je število opravljenih histerektomij zmanjšalo v vseh zveznih državah Združenih držav. Od leta 2010 do 2013 je bilo opravljenih 12 odstotkov manj histerektomij, vrste histerektomij pa so bile po naravi bolj minimalno invazivne, kar se odraža v 17-odstotnem povečanju laparoskopskih posegov.[78]
Združeno kraljestvo
[uredi | uredi kodo]V Združenem kraljestvu je verjetnost, da bo 1 od 5 žensk dosegla histerektomijo do 60. leta starosti, pri čemer jajčnike odstranijo pri približno 20 % teh histerektomij. [79]
Nemčija
[uredi | uredi kodo]Število histerektomij v Nemčiji ostaja že vrsto let konstantno. Leta 2006 je bilo opravljenih 149.456 histerektomij, od katerih je 126.743 (84,8 %) potekalo brez incidentov. Ženske med 40. in 49. letom starosti so predstavljale 50 odstotkov histerektomij, tiste med 50. in 59. letom starosti pa 20 odstotkov.[80] Leta 2007 se je število histerektomij zmanjšalo na 138.164.[81] V zadnjih letih se vedno bolj uveljavlja tehnika laparoskopskih ali laparoskopsko asistiranih histerektomij.[82][83]
Danska
[uredi | uredi kodo]Na Danskem se je število histerektomij med letoma 1980 in 1990 zmanjšalo za 38 odstotkov. Leta 1988 je bilo opravljenih 173 takšnih operacij na 100.000 žensk, do leta 1998 pa se je to število zmanjšalo na 107. V istem časovnem obdobju se je delež abdominalnih supracervikalnih histerektomij povečal s 7,5 na 41 odstotkov. Med temi leti je histerektomijo opravilo 67.096 žensk.[84]
Reference
[uredi | uredi kodo]Zunanje povezave
[uredi | uredi kodo]- Histerektomija na Open Directory Project
- MedlinePlus Encyclopedia Hysterectomy
- Oncolex.org features live footage videos showing radical hysterctomies Arhivirano 2017-09-14 na Wayback Machine.
- Hudson's FTM Resource Guide, "FTM Gender Reassignment Surgery
- ↑ 1,0 1,1 1,2 »Plotting the downward trend in traditional hysterectomy | Institute for Healthcare Policy & Innovation«. ihpi.umich.edu. Pridobljeno 6. avgusta 2019.
- ↑ Bahamondes L, Bahamondes MV, Monteiro I (Julij 2008). »Levonorgestrel-releasing intrauterine system: uses and controversies«. Expert Review of Medical Devices. 5 (4): 437–445. doi:10.1586/17434440.5.4.437. PMID 18573044.
- ↑ »Hysterectomy«. womenshealth.gov (v angleščini). 21. februar 2017. Pridobljeno 6. avgusta 2019.
- ↑ Parasar P, Ozcan P, Terry KL (Marec 2017). »Endometriosis: Epidemiology, Diagnosis and Clinical Management«. Current Obstetrics and Gynecology Reports. 6 (1): 34–41. doi:10.1007/s13669-017-0187-1. PMC 5737931. PMID 29276652.
- ↑ »Uterine Adenomyosis«. Yale Medicine (v angleščini). Pridobljeno 31. oktobra 2022.
- ↑ Uterine fibroids: Overview (v angleščini). Institute for Quality and Efficiency in Health Care (IQWiG). 16. november 2017.
- ↑ Temkin SM, Bergstrom J, Samimi G, Minasian L (december 2017). »Ovarian Cancer Prevention in High-risk Women«. Clinical Obstetrics and Gynecology. 60 (4): 738–757. doi:10.1097/GRF.0000000000000318. PMC 5920567. PMID 28957949.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ »Hysterectomy | Transgender Care«. transcare.ucsf.edu. Pridobljeno 2. avgusta 2019.
- ↑ Washington (state) Protection and Advocacy System. »Growth Attenuation and Sterilization Procedures – "The Ashley Treatment"«. Washington, DC: National Disabilities Rights Network. Arhivirano iz prvotnega spletišča dne 27. julija 2011. Pridobljeno 10. marca 2011.
- ↑ Roopnarinesingh R, Fay L, McKenna P (Maj 2003). »A 27-year review of obstetric hysterectomy«. Journal of Obstetrics and Gynaecology. 23 (3): 252–254. doi:10.1080/0144361031000098352. PMID 12850853.
- ↑ Lamvu G (Maj 2011). »Role of hysterectomy in the treatment of chronic pelvic pain«. Obstetrics and Gynecology. 117 (5): 1175–1178. doi:10.1097/AOG.0b013e31821646e1. PMID 21508759.
- ↑ McPherson K, Metcalfe MA, Herbert A, Maresh M, Casbard A, Hargreaves J, Bridgman S, Clarke A (Julij 2004). »Severe complications of hysterectomy: the VALUE study«. BJOG. 111 (7): 688–694. doi:10.1111/j.1471-0528.2004.00174.x. PMID 15198759.
- ↑ Wingo PA, Huezo CM, Rubin GL, Ory HW, Peterson HB (Avgust 1985). »The mortality risk associated with hysterectomy«. American Journal of Obstetrics and Gynecology. 152 (7 Pt 1): 803–808. doi:10.1016/s0002-9378(85)80067-3. PMID 4025434.
- ↑ Shuster LT, Gostout BS, Grossardt BR, Rocca WA (september 2008). »Prophylactic oophorectomy in premenopausal women and long-term health«. Menopause International. 14 (3): 111–116. doi:10.1258/mi.2008.008016. PMC 2585770. PMID 18714076.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ American Urogynecologic Society (5. maj 2015), »Five Things Physicians and Patients Should Question«, Choosing Wisely: an initiative of the ABIM Foundation, American Urogynecologic Society, pridobljeno 1. junija 2015, which cites: * Blank SV (Februar 2011). »Prophylactic and risk-reducing bilateral salpingo-oophorectomy: recommendations based on risk of ovarian cancer«. Obstetrics and Gynecology. 117 (2 Pt 1): 404. doi:10.1097/AOG.0b013e3182083189. PMID 21252760.
- ↑ Shoupe D, Parker WH, Broder MS, Liu Z, Farquhar C, Berek JS (2007). »Elective oophorectomy for benign gynecological disorders«. Menopause. 14 (3 Pt 2): 580–585. doi:10.1097/gme.0b013e31803c56a4. PMID 17476148.
- ↑ Madueke-Laveaux OS, Elsharoud A, Al-Hendy A (november 2021). »What We Know about the Long-Term Risks of Hysterectomy for Benign Indication-A Systematic Review«. Journal of Clinical Medicine. 10 (22): 5335. doi:10.3390/jcm10225335. PMC 8622061. PMID 34830617.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Burks FN, Santucci RA (Junij 2014). »Management of iatrogenic ureteral injury«. Therapeutic Advances in Urology. 6 (3): 115–124. doi:10.1177/1756287214526767. PMC 4003841. PMID 24883109.
- ↑ Ureteral Trauma na eMedicine
- ↑ »Abdominal hysterectomy«. Mayo Clinic.
- ↑ »Hysterectomy«. www.acog.org (v angleščini). Pridobljeno 28. decembra 2021.
- ↑ Laughlin GA, Barrett-Connor E, Kritz-Silverstein D, von Mühlen D (Februar 2000). »Hysterectomy, oophorectomy, and endogenous sex hormone levels in older women: the Rancho Bernardo Study«. The Journal of Clinical Endocrinology and Metabolism. 85 (2): 645–651. doi:10.1210/jcem.85.2.6405. PMID 10690870.
- ↑ Farquhar CM, Sadler L, Harvey SA, Stewart AW (Julij 2005). »The association of hysterectomy and menopause: a prospective cohort study«. BJOG. 112 (7): 956–962. doi:10.1111/j.1471-0528.2005.00696.x. PMID 15957999.
- ↑ Bofill Rodriguez M, Lethaby A, Grigore M, Brown J, Hickey M, Farquhar C (Januar 2019). »Endometrial resection and ablation techniques for heavy menstrual bleeding«. The Cochrane Database of Systematic Reviews. 1 (1): CD001501. doi:10.1002/14651858.CD001501.pub5. PMC 7057272. PMID 30667064.
- ↑ Petri Nahás EA, Pontes A, Nahas-Neto J, Borges VT, Dias R, Traiman P (Februar 2005). »Effect of total abdominal hysterectomy on ovarian blood supply in women of reproductive age«. Journal of Ultrasound in Medicine. 24 (2): 169–174. doi:10.7863/jum.2005.24.2.169. PMID 15661947.
- ↑ Maas CP, Weijenborg PT, ter Kuile MM (2003). »The effect of hysterectomy on sexual functioning«. Annual Review of Sex Research. 14: 83–113. PMID 15287159.
- ↑ Komisaruk BR, Frangos E, Whipple B (2011). »Hysterectomy improves sexual response? Addressing a crucial omission in the literature«. Journal of Minimally Invasive Gynecology. 18 (3): 288–295. doi:10.1016/j.jmig.2011.01.012. PMC 3090744. PMID 21545957.
- ↑ Gunter J (september 2003). »Chronic pelvic pain: an integrated approach to diagnosis and treatment«. Obstetrical & Gynecological Survey. 58 (9): 615–623. doi:10.1097/01.OGX.0000083225.90017.01. PMID 12972837.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Dalal PK, Agarwal M (Julij 2015). »Postmenopausal syndrome«. Indian Journal of Psychiatry. 57 (Suppl 2): S222–S232. doi:10.4103/0019-5545.161483. PMC 4539866. PMID 26330639.
- ↑ Ingelsson E, Lundholm C, Johansson AL, Altman D (Marec 2011). »Hysterectomy and risk of cardiovascular disease: a population-based cohort study«. European Heart Journal. 32 (6): 745–750. doi:10.1093/eurheartj/ehq477. PMID 21186237.
- ↑ Kelsey JL, Prill MM, Keegan TH, Quesenberry CP, Sidney S (november 2005). »Risk factors for pelvis fracture in older persons«. American Journal of Epidemiology. 162 (9): 879–886. doi:10.1093/aje/kwi295. PMID 16221810.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ van der Voort DJ, Geusens PP, Dinant GJ (2001). »Risk factors for osteoporosis related to their outcome: fractures«. Osteoporosis International. 12 (8): 630–638. doi:10.1007/s001980170062. PMID 11580076.
- ↑ Wiseman DM (Julij 2008). »Disorders of adhesions or adhesion-related disorder: monolithic entities or part of something bigger--CAPPS?«. Seminars in Reproductive Medicine. 26 (4): 356–368. CiteSeerX 10.1.1.628.2706. doi:10.1055/s-0028-1082394. PMID 18756413.
- ↑ 34,0 34,1 Barmparas G, Branco BC, Schnüriger B, Lam L, Inaba K, Demetriades D (Oktober 2010). »The incidence and risk factors of post-laparotomy adhesive small bowel obstruction«. Journal of Gastrointestinal Surgery. 14 (10): 1619–1628. doi:10.1007/s11605-010-1189-8. PMID 20352368.
- ↑ Altman D, Yin L, Johansson A, Lundholm C, Grönberg H (december 2010). »Risk of renal cell carcinoma after hysterectomy«. Archives of Internal Medicine. 170 (22): 2011–2016. doi:10.1001/archinternmed.2010.425. PMID 21149759.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Gago-Dominguez M, Castelao JE, Yuan JM, Ross RK, Yu MC (november 1999). »Increased risk of renal cell carcinoma subsequent to hysterectomy«. Cancer Epidemiology, Biomarkers & Prevention. 8 (11): 999–1003. PMID 10566555.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Zucchetto A, Talamini R, Dal Maso L, Negri E, Polesel J, Ramazzotti V, Montella M, Canzonieri V, Serraino D, La Vecchia C, Franceschi S (november 2008). »Reproductive, menstrual, and other hormone-related factors and risk of renal cell cancer«. International Journal of Cancer. 123 (9): 2213–2216. doi:10.1002/ijc.23750. PMID 18711701.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Cocks PS (Maj 1980). »Early ectopic pregnancy after vaginal hysterectomy. Two case reports«. British Journal of Obstetrics and Gynaecology. 87 (5): 363–365. doi:10.1111/j.1471-0528.1980.tb04559.x. PMID 7387935.
- ↑ Quiróz-Guadarrama CD, Martínez-Ordaz JL, Rojano-Rodríguez ME, Beristain-Hernández JL, Moreno-Portillo M (Junij 2013). »[Vaginal evisceration. Report of a case and a literature review]«. Ginecologia y Obstetricia de Mexico. 81 (6): 349–352. PMID 23837301.
- ↑ Jelovsek JE, Maher C, Barber MD (Marec 2007). »Pelvic organ prolapse«. Lancet. 369 (9566): 1027–1038. doi:10.1016/s0140-6736(07)60462-0. PMID 17382829.
- ↑ Milsom I (Junij 2007). »The levonorgestrel-releasing intrauterine system as an alternative to hysterectomy in peri-menopausal women«. Contraception. 75 (6 Suppl): S152–S154. doi:10.1016/j.contraception.2007.01.003. PMID 17531608.
- ↑ Bofill Rodriguez M, Lethaby A, Fergusson RJ (Februar 2021). »Endometrial resection and ablation versus hysterectomy for heavy menstrual bleeding«. The Cochrane Database of Systematic Reviews. 2021 (2): CD000329. doi:10.1002/14651858.CD000329.pub4. PMC 8095059. PMID 33619722.
- ↑ »5 operations you don't want to get – and what to do instead«. CNN. 27. julij 2007.
- ↑ A Gynecologist's Second Opinion: The Questions & Answers You Need to Take Charge of Your Health (revised izd.). Plume. 2002. str. 89–92, 105–150. Arhivirano iz prvotnega spletišča dne 9. junija 2007.
- ↑ »Having Prolapse, Cystocele and Rectocele Fixed Without Hysterectomy«. Women's Health. wdxcyber.com. Arhivirano iz prvotnega spletišča dne 30. novembra 2023. Pridobljeno 29. novembra 2023.
- ↑ »Hysterectomy«. womenshealth.gov (v angleščini). 21. februar 2017. Pridobljeno 1. avgusta 2019.
- ↑ »Complete Hysterectomy«. www.cancer.gov (v angleščini). 2. februar 2011. Pridobljeno 31. oktobra 2022.
- ↑ encyclopedia.com > Wertheim's hysterectomy Citing: "Wertheim's hysterectomy". A Dictionary of Nursing. 2008. Encyclopedia.com. (October 13, 2010).
- ↑ Greer WJ, Richter HE, Wheeler TL, Varner RE, Szychowski JM, Kuppermann M, Learman LA (Januar 2010). »mẹo dân gian trị sa tử cung«. Female Pelvic Medicine & Reconstructive Surgery. 16 (1): 49–57. doi:10.1097/SPV.0b013e3181cec343. PMC 3252027. PMID 22229107.
- ↑ Lethaby A, Mukhopadhyay A, Naik R (april 2012). »Total versus subtotal hysterectomy for benign gynaecological conditions«. The Cochrane Database of Systematic Reviews. 4 (4): CD004993. doi:10.1002/14651858.CD004993.pub3. PMID 22513925.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Müller A, Thiel FC, Renner SP, Winkler M, Häberle L, Beckmann MW (Maj 2010). »Hysterectomy-a comparison of approaches«. Deutsches Arzteblatt International. 107 (20): 353–359. doi:10.3238/arztebl.2010.0353. PMC 2883234. PMID 20539807.
- ↑ 52,0 52,1 Johnson N, Barlow D, Lethaby A, Tavender E, Curr L, Garry R (Junij 2005). »Methods of hysterectomy: systematic review and meta-analysis of randomised controlled trials«. BMJ. 330 (7506): 1478. doi:10.1136/bmj.330.7506.1478. PMC 558455. PMID 15976422.
- ↑ Pickett CM, Seeratan DD, Mol BW, Nieboer TE, Johnson N, Bonestroo T, Aarts JW (Avgust 2023). »Surgical approach to hysterectomy for benign gynaecological disease«. The Cochrane Database of Systematic Reviews. 2023 (8): CD003677. doi:10.1002/14651858.CD003677.pub6. PMC 10464658. PMID 37642285.
{{navedi časopis}}: Check|pmid=value (pomoč); Preveri|pmc=vrednost (pomoč) - ↑ »Surgery - Foundation for Women's Cancer«. Foundation for Women's Cancer (v ameriški angleščini). Arhivirano iz prvotnega spletišča dne 7. novembra 2018. Pridobljeno 7. novembra 2018.
- ↑ Cronin B, Sung VW, Matteson KA (april 2012). »Vaginal cuff dehiscence: risk factors and management«. American Journal of Obstetrics and Gynecology. 206 (4): 284–288. doi:10.1016/j.ajog.2011.08.026. PMC 3319233. PMID 21974989.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Devassy R, Cezar C, Krentel H, Verhoeven HC, Devassy R, de Wilde MS, Torres-de la Roche LA, de Wilde RL (Februar 2019). »Feasibility of myomatous tissue extraction in laparoscopic surgery by contained in - bag morcellation: A retrospective single arm study«. International Journal of Surgery. 62: 22–27. doi:10.1016/j.ijsu.2018.12.013. PMID 30639472.
{{navedi časopis}}: Prezrt neznani parameter|displayauthors=(predlagano je|display-authors=) (pomoč) - ↑ Ahluwalia PK (Avgust 1996). »Total Laparoscopic Hysterectomy«. The Journal of the American Association of Gynecologic Laparoscopists. 3 (4, Supplement): S1–S2. doi:10.1016/S1074-3804(96)80129-0. PMID 9074073.
- ↑ Cipullo L, De Paoli S, Fasolino L, Fasolino A (2009). »Laparoscopic supracervical hysterectomy compared to total hysterectomy«. JSLS. 13 (3): 370–375. PMC 3015973. PMID 19793479.
- ↑ Lii SJ, Becker SF, Danilyants NE, MacKoul PJ (2010). »A Novel Approach to Total Laparoscopic Hysterectomy Using Only Two 5mm Ports: Initial Clinical Experience«. Journal of Minimally Invasive Gynecology. 17 (6): S87. doi:10.1016/j.jmig.2010.08.381.
- ↑ Moawad G, Robinson JK (2012). »Dual Port Hysterectomy: A Novel Technique and Initial Experience«. Journal of Minimally Invasive Gynecology. 19 (6): S86. doi:10.1016/j.jmig.2012.08.620.
- ↑ »Robotic surgery: MedlinePlus Medical Encyclopedia«. medlineplus.gov.
- ↑ Thomas B, Magos A (april 2011). »Subtotal hysterectomy and myomectomy - vaginally«. Best Practice & Research. Clinical Obstetrics & Gynaecology. 25 (2): 133–152. doi:10.1016/j.bpobgyn.2010.11.003. PMID 21185235.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Sheth SS, Paghdiwalla KP, Hajari AR (april 2011). »Vaginal route: a gynaecological route for much more than hysterectomy«. Best Practice & Research. Clinical Obstetrics & Gynaecology. 25 (2): 115–132. doi:10.1016/j.bpobgyn.2010.12.005. PMID 21349773.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Stovall TG, Summitt RL (Avgust 1996). »Laparoscopic hysterectomy--is there a benefit?«. The New England Journal of Medicine. 335 (7): 512–513. doi:10.1056/NEJM199608153350712. PMID 8672159.
- ↑ »Laparoscopic Hysterectomy and Health Care in America – Finding the Balance Between Costs and Outcomes«. Arhivirano iz prvotnega spletišča dne 17. julija 2010. Pridobljeno 24. januarja 2010.
- ↑ Debodinance P (april 2001). »[Hysterectomy for benign lesions in the north of France: epidemiology and postoperative events]«. Journal de Gynecologie, Obstetrique et Biologie de la Reproduction. 30 (2): 151–159. PMID 11319467.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ 67,0 67,1 Aarts JW, Nieboer TE, Johnson N, Tavender E, Garry R, Mol BW, Kluivers KB (Avgust 2015). »Cách trị sa tử cung tại nhà«. The Cochrane Database of Systematic Reviews. 2015 (8): CD003677. doi:10.1002/14651858.CD003677.pub5. PMC 6984437. PMID 26264829.
- ↑ 68,0 68,1 Garry R, Fountain J, Mason S, Hawe J, Napp V, Abbott J, Clayton R, Phillips G, Whittaker M, Lilford R, Bridgman S, Brown J (Januar 2004). »The eVALuate study: two parallel randomised trials, one comparing laparoscopic with abdominal hysterectomy, the other comparing laparoscopic with vaginal hysterectomy«. BMJ. 328 (7432): 129–0. doi:10.1136/bmj.37984.623889.F6. PMC 314503. PMID 14711749.
{{navedi časopis}}: Prezrt neznani parameter|displayauthors=(predlagano je|display-authors=) (pomoč) - ↑ Boosz A, Haeberle L, Renner SP, Thiel FC, Mehlhorn G, Beckmann MW, Mueller A (december 2014). »Comparison of reoperation rates, perioperative outcomes in women with endometrial cancer when the standard of care shifts from open surgery to laparoscopy«. Archives of Gynecology and Obstetrics. 290 (6): 1215–1220. doi:10.1007/s00404-014-3347-9. PMID 25009071.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Seidman MA, Oduyebo T, Muto MG, Crum CP, Nucci MR, Quade BJ (2012). »Peritoneal dissemination complicating morcellation of uterine mesenchymal neoplasms«. PLOS ONE. 7 (11): e50058. Bibcode:2012PLoSO...750058S. doi:10.1371/journal.pone.0050058. PMC 3506532. PMID 23189178.
- ↑ Cucinella G, Granese R, Calagna G, Somigliana E, Perino A (Avgust 2011). »Parasitic myomas after laparoscopic surgery: an emerging complication in the use of morcellator? Description of four cases«. Fertility and Sterility. 96 (2): e90–e96. doi:10.1016/j.fertnstert.2011.05.095. PMID 21719004.
- ↑ »Safety Communications – UPDATED Laparoscopic Uterine Power Morcellation in Hysterectomy and Myomectomy: FDA Safety Communication«. Center for Devices and Radiological Health (v angleščini). U.S. Food and Drug Administration. Pridobljeno 10. januarja 2017.
- ↑ Lawrie TA, Liu H, Lu D, Dowswell T, Song H, Wang L, Shi G (april 2019). »Robot-assisted surgery in gynaecology«. The Cochrane Database of Systematic Reviews. 4 (4): CD011422. doi:10.1002/14651858.CD011422.pub2. PMC 6464707. PMID 30985921.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ Lawrie TA, Liu H, Lu D, Dowswell T, Song H, Wang L, Shi G (april 2019). »Robot-assisted surgery in gynaecology«. The Cochrane Database of Systematic Reviews. 4 (4): CD011422. doi:10.1002/14651858.CD011422.pub2. PMC 6464707. PMID 30985921.
{{navedi časopis}}: Vzdrževanje CS1: samodejni prevod datuma (povezava) - ↑ »Hysterectomy rates falling: report«. CBC News. 27. maj 2010. Pridobljeno 28. maja 2010.
- ↑ Kolata, Gina (20. september 1988). »Rate of Hysterectomies Puzzles Experts«. The New York Times.
- ↑ Masters, Coco (1. julij 2006). »Are Hysterectomies Too Common?«. Time. Pridobljeno 17. julija 2007.
- ↑ »Hysterectomy Procedures Pacing A Downward Trend«. labblog.uofmhealth.org (v angleščini). 23. januar 2018. Pridobljeno 6. avgusta 2019.
- ↑ Khastgir, Gautam; Studd, John (1998). Hysterectomy and HRT. Taylor & Francis. str. 3. ISBN 978-1-85317-408-7.
- ↑ Wolfrum, Christine (1. junij 2008). »Vorschnelle Schnitte«. Apotheken Umschau. Baierbrunn: Wort & Bild Verlag.
- ↑ Müller A, Thiel FC, Renner SP, Winkler M, Häberle L, Beckmann MW (Maj 2010). »Hysterectomy-a comparison of approaches«. Deutsches Arzteblatt International. 107 (20): 353–359. doi:10.3238/arztebl.2010.0353. PMC 2883234. PMID 20539807.
- ↑ Mettler L, Ahmed-Ebbiary N, Schollmeyer T (2005). »Laparoscopic hysterectomy: challenges and limitations«. Minimally Invasive Therapy & Allied Technologies. 14 (3): 145–159. doi:10.1080/13645700510034010. PMID 16754157.
- ↑ Jäger C, Sauer G, Kreienberg R (2007). »Die laparoskopisch assistierte vaginale Hysterektomie – Sinn oder Unsinn?«. Geburtshilfe und Frauenheilkunde. 67 (6): 628–632. doi:10.1055/s-2007-965243.
- ↑ Gimbel H, Settnes A, Tabor A (Marec 2001). »Hysterectomy on benign indication in Denmark 1988-1998. A register based trend analysis«. Acta Obstetricia et Gynecologica Scandinavica. 80 (3): 267–272. doi:10.1080/j.1600-0412.2001.080003267.x. PMID 11207494.