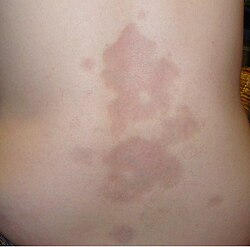
تصلب الجلد
| تصلب الجلد | |
|---|---|
| Scleroderma | |
| معلومات عامة | |
| الاختصاص | علم المناعة |
| من أنواع | روماتزم[1]، ومرض |
| التاريخ | |
| وصفها المصدر | قاموس بروكهاوس وإفرون الموسوعي، وقاموس بروكهاوس وإفرون الموسوعي الصغير |
| تعديل مصدري - تعديل | |
تصلب الجلد هو مرض جهازي ذاتي المناعة مزمن يؤدي إلى تليف الجلد (أو تصلبه) وحدوث تغيرات في الأوعية الدموية وتكوين أجسام مضادة ذاتية. هناك نوعان رئيسيان من تصلب الجلد:
- تصلب الجلد الجهازي المحدود والذي يؤثر بشكل أساسي على اليدين والذراعين والوجه. وقد أُطلق عليه سابقًا اسم متلازمة CREST (متلازمة كريست) وهو عبارة عن اختصار للمضاعفات التالية: C alcinosis (داء التكلس) وR aynaud's phenomenon (ظاهرة رينو) وE sophageal dysfunction (اضطراب وظيفة المريء) وS clerodactyly (تصلب الأصابع) وT elangiectasias (توسع الشعيرات الدموية). بالإضافة إلى ذلك، قد يُصاب قرابة ثلث المرضى بارتفاع ضغط الدم الشرياني الرئوي وهو من أكثر مضاعفات مرض تصلب الجلد خطورة.
- تصلب الجلد الجهازي المنتشر ويتطور هذا النوع بسرعة هائلة ويؤثر على مساحة كبيرة من الجلد، بالإضافة إلى واحد أو أكثر من الأعضاء الداخلية وكثيرًا ما تكون هذه الأعضاء الكلى والمريء والقلب والرئتين. ويمكن أن يكون هذا النوع من تصلب الجلد فتاكًا. لا يوجد علاج لمرض تصلب الجلد نفسه، ولكن يتم علاج المضاعفات التي تصيب أجهزة الجسم كلاً على حدة.[2][3] وهناك أنواع أخرى من مرض تصلب الجلد وتتضمن التصلب الجهازي بدون تصلب الجلد وهذا النوع لا يؤدي إلى حدوث تغيرات جلدية، ولكن أعراضه تظهر في أجهزة الجسم المختلفة. هذا بالإضافة إلى نوعين محدودين يصيبان الجلد وليس لهما أي تأثير على أجهزة الجسم الداخلية، وهما: المورفيا (البقع الجلدية) وتصلب الجلد الخطّي.
من المتوقع أن يكون المردود العلاجي لدى مرضى تصلب الجلد المحدود الذين لم يصابوا بمضاعفات رئوية جيدًا بوجه عام. بينما لا يكون المردود العلاجي المتوقع جيدًا بالنسبة للمصابين بمضاعفات مرض التصلب الجلدي المنتشر، وخاصةً لدى كبار السن والذكور؛ حيث يكون أسوأ حالاً. وكثيرًا ما تحدث الوفاة بسبب حدوث مضاعفات في الرئة والقلب والكلى. في حالة الإصابة بالتصلب الجلدي المنتشر، فإن احتمالات البقاء على قيد الحياة لمدة 5 سنوات تصل إلى 70%، في حين تنخفض نسبة البقاء على قيد الحياة لمدة 10 سنوات إلى 55%.[4]
إن سبب الإصابة بمرض تصلب الجلد لا يزال مجهولاً. ويعد تصلب الجلد من الأمراض الوراثية، ولكن لم يتم التعرف بعد على الجينات المسببة له. ويؤثر المرض على الأوعية الدموية الدقيقة المعروفة باسم الشرينات والموجودة في جميع أعضاء الجسم. أولاً، تموت الخلايا البطانية للشرينات، بالإضافة إلى خلايا العضلات الملساء من خلال عملية الموت الذاتي للخلايا. يتم استبدال هذه الخلايا بمادة الكولاجين ومادة ليفية أخرى. تتسلل خلايا التهابية، وخاصةً خلايا +CD4 التائية المساعدة، إلى الشرين وتتسبب في مزيد من الضرر. وقد تم تعيين العديد من الإشارات البروتينية المسببة لالتهاب الخلايا وتدميرها وهي تمثل أهدافًا محتملة للأدوية التي يمكن أن توقف هذه العملية.[2]
تصنيف المرض
[عدل]يتميز مرض تصلب الجلد بظهور أجزاء صلبة وملساء وعاجية اللون على الجلد والتي تكون محددة أو منتشرة في الجسم، علاوةً على أنها تكون ثابتة وتجعل الجلد جافًا. ويوجد نوعان من هذا المرض وهما النوع الموضعي والنوع الجهازي:[5]
- تصلب الجلد الموضعي
- المورفيا الموضعية
- الحزاز المتصلب الضموري
- المورفيا العامة
- ضمور الجلد لباسيني وبيريني
- مورفيا شاملة التصلب
- المورفيا العميقة
- تصلب الجلد الخطي
- تصلب الجلد الجهازي
- متلازمة كريست
- التصلب الجهازي المتقدم
تشخيص المرض
[عدل]يتم تعريف مرض تصلب الجلد التقليدي بأنه زيادة متماثلة في سمك الجلد، بالإضافة إلى معاناة حوالي 90% من المصابين بتصلب الجلد من ظاهرة رينو وحدوث تغيرات في الأوعية الشعرية لطيات الأظافر ووجود أجسام مضادة لنواة الخلية. وقد تتأثر أعضاء الجسم لدى بعض مرضى تصلب الجلد دون البعض الآخر. وقد يقترن تصلب الجلد اللانمطي بأي من هذه التغيرات دون أن يطرأ أي تغير على الجلد أو قد يقترن بتورم الأصابع فقط.[6][7] جدير بالذكر أن هناك أعراضًا إضافية للمرض تظهر في غضون عامين من الإصابة بظاهرة رينو.[8]
يمكن أن توضح التجارب المعملية الأجسام المضادة المثبطة لإنزيم توبوأيزوميراز (تسبب الإصابة بتصلب الجلد الجهازي المنتشر) أو الأجسام المضادة المثبطة للجسيمات المركزية (تسبب الإصابة بتصلب الجلد الجهازي المحدود ومتلازمة كريست). ويمكن رؤية الأجسام المضادة الذاتية الأخرى، مثل الأجسام المضادة U3 أو الأجسام المضادة للبوليمراز الخاص بالحمض النووي الريبي (RNA).
تشمل المضاعفات الشديدة الناجمة عن مرض تصلب الجلد:
- القلب: يؤدي عدم علاج ارتفاع ضغط الدم إلى إجهاد القلب، كما يسفر عن عدم انتظام ضربات القلب وتضخمه الإصابة بقصور في وظائف القلب.
- الكلى: يؤدي مرض تصلب الجلد إلى الإصابة بنوبة كلوية يرتفع فيها ضغط الدم ارتفاعًا شديدًا (ارتفاع ضغط الدم الخبيث) ويسبب الفشل الكلوي الحاد. وكان هذا المرض في وقت من الأوقات سببًا شائعًا للوفاة، ولكن أصبح علاجه الآن سهل باستخدام مثبطات الخميرة المحولة للأنجيوتنسين (ACE).
- الرئة: يعاني ثلثا المصابين بتصلب الجلد من مشاكل في الجهاز التنفسي مثل ضيق التنفس والسعال وصعوبة التنفس والتهاب الأسناخ (التهاب الحويصلات الهوائية) والالتهاب الرئوي والسرطان.
- الجهاز الهضمي: يمكن أن يؤدي اضطراب وظائف المريء إلى صعوبة بلع الطعام، كما يعتبر ارتجاع حمض المعدة من الأعراض الشائعة في هذه الحالة. وقد تؤدي حركة الأمعاء البطيئة إلى الشعور بألم وانتفاخ في المعدة، ويمكن أن يؤدي عدم هضم الطعام إلى الإسهال وفقدان الوزن وفقر الدم.
- الجلد والمفاصل: تشيع متلازمة النفق الرسغي وكذلك ضعف العضلات وألم المفاصل وتصلبها بين مرضى تصلب الجلد.[8]
طرق العلاج
[عدل]لا يوجد علاج مباشر لمرض تصلب الجلد. ونظرًا لأن سبب المرض غير معروف، فإن العلاج يعتمد على حالة كل مريض على حدة ويهدف إلى تخفيف أعراض المرض. على سبيل المثال، يمكن علاج المرضى الذين يعانون من ظاهرة رينو بإعطائهم أدوية تعمل على زيادة تدفق الدم إلى الأصابع، مثل دواء نيفيديبين أو أملوديبين أو ديلتيازيم أو فيلوديبين أو نيكارديبين.
نجح الأطباء في علاج تليف الجلد بدرجات متفاوتة باستخدام بعض الأدوية، مثل ديبنسيلامين وكولشيسين وبوفا (PUVA) وريلاكسين وسايكلوسبورين.
نظرًا لأن تصلب الجلد مرض مناعي ذاتي، فإن أحد الركائز الأساسية لعلاج المرض هي استخدام الأدوية المثبطة للمناعة. وتشمل هذه الأدوية دواء الميثوتريكسيت والسيكلوفوسفاميد والآزويثوبرين والميكوفينوليت.[9][10]
المردود العلاجي المتوقع
[عدل]يعد المصابون بالمورفيا أو بتصلب الجلد المحدود أكثر حظًا نسبيًا من المصابين بأنواع المرض الأخرى. فإنهم عادةً يكونون عرضة للإصابة بمرض آخر بخلاف تصلب الجلد. بينما يكون المردود العلاجي المتوقع لمن يعانون من تصلب الجلد الجهازي المنتشر سلبيًا. وتزداد معدلات الإصابة بتصلب الجلد بين النساء، ولكن هذا المرض يودي بحياة الكثير من الرجال. وبعد التشخيص، يمكن القول إن ثلثي المرضى يعيشون ما لا يقل عن 11 عامًا. وكلما تم إجراء التشخيص في سن متقدمة، زادت احتمالات الوفاة من جراء المرض.
يتفاوت متوسط العمر المتوقع أن يظل فيه المصابون بمرض تصلب الجلد على قيد الحياة بشكل كبير. على سبيل المثال، من المتوقع أن يعيش من يعانون من تصلب الجلد المحدود أو معتدل الانتشار من 20 إلى 50 عامًا بعد التشخيص، تمامًا مثل أي شخص آخر. أما المصابون بتصلب الجلد الحاد أو سريع التقدم - والذين يمثلون أقل من 10% من إجمالي عدد المرضى المصابين بتصلب الجلد المنتشر - فتقدر نسبة فرصتهم في البقاء على قيد الحياة لمدة خمس سنوات بعد التشخيص بنحو 50%.[11]
معدلات انتشار المرض
[عدل]ينتشر مرض تصلب الجلد بين جميع الأجناس في أرجاء العالم، ولكن النساء أكثر عرضة للإصابة به من الرجال بنسبة تبلغ أربعة أضعاف. في الولايات المتحدة الأمريكية، يقدر معدل الإصابة بالمرض بنحو شخص واحد لكل ألف شخص. ونادرًا ما يُصاب الأطفال بتصلب الجلد الجهازي، ولكن تنتشر الإصابة بينهم بتصلب الجلد الموضعي. ويتم تشخيص المرض بين معظم البالغين بعد بلوغهم سن الثلاثين وقبل بلوغهم سن الخمسين. ومن الجدير بالذكر أن معدلات الإصابة بمرض تصلب الجلد مرتفعة بشكل ملحوظ بين أفراد قبيلة الشوكتو الهندية والإناث الأمريكيات اللاتي ينحدرن من أصول إفريقية.[8]
تاريخ المرض
[عدل]يمكن العثور على حالات لأمراض جلدية مشابهة لمرض تصلب الجلد في كتابات ابقراط ترجع إلى الفترة ما بين عامي 460 و370 قبل الميلاد. كما كتب أريباسيوس أشهر أطباء القرن الرابع الميلادي (325-403م) والعالم الطبيب باولوس أجينيتا (625-690م) في هذا الموضوع. ولكن، في الواقع يصعب علينا معرفة ما إذا كانت هذه أمثلة فعلية لمرض تصلب الجلد أم لا؛ ذلك لأن الأوصاف لم تكن دقيقة. كان كارلو كورزيو أول من كتب وصفًا دقيقًا لهذا المرض في دراسة علمية نُشرت في نابولي عام 1753. حظيت هذه الدراسة باهتمام بالغ في الأوساط الطبية الفرنسية والإنجليزية.
تحدثت الدراسة عن شابة تبلغ من العمر 17 عامًا تُدعى باتريسيا جاليريا، وكانت قد نُقلت إلى المستشفى وتولى الدكتور كورزيو علاجها. شملت الأعراض كما وصفها الطبيب صلابة الجلد (تفاوتت درجته من مكان إلى آخر) وانشداد الجلد حول الفم وصلابته حول الرقبة. ولاحظ انعدام الدفء في الجلد دون وجود مشكلات تُذكر في النبض أو التنفس أو الهضم.
يحتوي معظم التقرير على تفاصيل العلاج التي اشتملت على حمامات الحليب الدافئ والبخار وإدماء القدم وجرعات صغيرة من الزئبق. وبعد مرور 11 شهرًا، أصبح الجلد ناعمًا ومرنًا وعادت جميع الوظائف الحيوية للجسم إلى طبيعتها.
وتم نشر ملاحظات دكتور كورزيو بالفرنسية في عام 1755 وأثارت اهتمامًا بالغًا. وقد أشارت كتب الأمراض الجلدية الأولى لدكتور آر. ويليام في لندن (1808) وتلميذه جيه. إل. أليبرت في باريس (1818) إلى ملاحظات كورزيو.[12]
انظر أيضًا
[عدل]المراجع
[عدل]- ^ Disease Ontology (بالإنجليزية), 27 May 2016, QID:Q5282129
- ^ ا ب Gabrielli A, Avvedimento EV, Krieg T (مايو 2009). "Scleroderma". N. Engl. J. Med. ج. 360 ع. 19: 1989–2003. DOI:10.1056/NEJMra0806188. PMID:19420368.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Klippel, John H. (1997). Primer On the Rheumatic Diseases 11ED. Atlanta, GA: Arthritis Foundation. ISBN:1-912423-16-2.
- ^ Harrison's Principles of Internal Medicine, 16th ed., Ch. 303, Systemic sclerosis (scleroderma) and related disorders, Bruce C. Gilliand
- ^ James, William; Berger, Timothy; Elston, Dirk (2005). Andrews' Diseases of the Skin: Clinical Dermatology. (10th ed.). Saunders. Page 169-172. ISBN 0-7216-2921-0.
- ^ Subcommittee for scleroderma criteria of the American Rheumatism Association Diagnostic and Therapeutic Criteria Committee (مايو 1980). "Preliminary criteria for the classification of systemic sclerosis (scleroderma)". Arthritis Rheum. ج. 23 ع. 5: 581–90. DOI:10.1002/art.1780230510. PMID:7378088.
- ^ Barnett AJ, Miller M, Littlejohn GO (فبراير 1988). "The diagnosis and classification of scleroderma (systemic sclerosis)". Postgrad Med J. ج. 64 ع. 748: 121–5. DOI:10.1136/pgmj.64.748.121. PMC:2428791. PMID:3050937.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ ا ب ج [1] The Free Dictionary, Medical terms, Scleroderma نسخة محفوظة 04 مارس 2016 على موقع واي باك مشين.
- ^ Sapadin AN, Fleischmajer R (يناير 2002). "Treatment of scleroderma". Arch Dermatol. ج. 138 ع. 1: 99–105. DOI:10.1001/archderm.138.1.99. PMID:11790173.
- ^ Leighton C (2001). "Drug treatment of scleroderma". Drugs. ج. 61 ع. 3: 419–27. DOI:10.2165/00003495-200161030-00008. PMID:11293650.
- ^ The Scleroderma Foundation | Daniel Furst, M.D. (originally published in "Scleroderma Voice," 2002 #4) [وصلة مكسورة] نسخة محفوظة 03 يونيو 2012 على موقع واي باك مشين.
- ^ A Brief History of Scleroderma, http://www.scleroderma.org/medical/other_articles/Coyle_2001_4.shtm نسخة محفوظة 2012-02-19 على موقع واي باك مشين.