กลุ่มอาการสำรอก
| กลุ่มอาการสำรอก Rumination syndrome | |
|---|---|
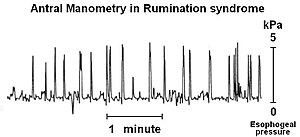 | |
| การวัดการบีบตัวของหลอดอาหารหลังทานอาหารของคนไข้ที่มีอาการสำรอก ภาพแสดงแรงดันภายในท้อง ยอดกราฟเป็นลักษณะเฉพาะของการบีบตัวของผนังท้องที่เป็นเหตุให้ขย้อนในอาการนี้ | |
| สาขาวิชา | จิตเวชศาสตร์ |
กลุ่มอาการสำรอก[1] (อังกฤษ: Rumination syndrome, Merycism) เป็นความผิดปกติทางการหดเกร็ง/การเคลื่อนไหวเอง (motility) ของกล้ามเนื้อแบบเรื้อรังท��่แพทย์ยังวินิจฉัยไม่ค่อยถูก มีอาการสำรอกอาหารออกโดยไม่ต้องพยายามเนื่องจากการหดเกร็งของกล้ามเนื้อรอบ ๆ ท้องอย่างไม่ได้ตั้งใจ[2] และจะไม่มีอาการเหมือนกับเมื่ออาเจียนรวมทั้งขย้อนแบบจะอาเจียน คลื่นไส้ แสบร้อนกลางอก มีกลิ่นโดยเฉพาะของอาเจียน และปวดท้อง โรคนี้ในอดีตได้บันทึกไว้ว่าเกิดเพียงแค่กับทารก เด็กเล็ก ๆ และคนที่มีปัญหาทางสติปัญญา/ประชาน (อาการมีความชุกสูงถึง 10% ในคนไข้โรคจิตที่อยู่ประจำในโรงพยาบาล) แต่ปัจจุบัน ก็เป็นอาการที่วินิจฉัยเพิ่มขึ้นเรื่อย ๆ ในเด็กวัยรุ่นและผู้ใหญ่ที่นอกจากอาการนี้ก็ปกติดี ถึงกระนั้น ทั้งแพทย์ คนไข้ และสาธารณชนโดยทั่วไปก็ยังไม่ค่อยรู้ไม่ค่อยเข้าใจว่ามีอาการเช่นนี้
อาการนี้ปรากฏได้หลายอย่าง โดยอาจต่างกันมากระหว่างคนไข้ผู้ใหญ่ที่ไม่มีปัญหาทางจิตกับทารกหรือเด็กที่มีปัญหาทางจิต เหมือนกับโรคทางเดินอาหารอื่น ๆ อาการอาจมีผลลบต่อชีวิตและการเข้าสังคมของบุคคล เป็นอาการที่สัมพันธ์กับความซึมเศร้า
มีข้อมูลน้อยมากเกี่ยวกับอาการนี้ในบุคคลที่มีสุขภาพปกติโดยทั่วไป เพราะคนไข้โดยมากไม่เปิดเผยว่ามีอาการ และบ่อยครั้งถูกวินิจฉัยผิดเพราะมีอาการต่าง ๆ กัน และมีความคล้ายคลึงกับโรคหลอดอาหารและกระเพาะอื่น ๆ เช่น อัมพฤษ์กระเพาะ (gastroparesis) และโรคกินแล้วขับออก (bulimia nervosa) อาการรวมทั้งแผลในหลอดอาหารและฟันกร่อน/ผุเนื่องจากกรดจากระเพาะอาหาร, ลมหายใจเหม็น, ทุพโภชนาการ, น้ำหนักลดอย่างรวดเร็ว และความอยากอาหารอย่างไม่เลิก บุคคลอาจขย้อนออกเพียงไม่กี่นาทีหลังจากการทานอาหาร โดยวงจรการทานและการขย้อนออกอาจเลียนสภาพของการทานอาหารอย่างรีบ ๆ แล้วขับออกเหมือนกับโรคกินแล้วขับออก
การวินิจฉัยของอาการนี้ไม่ต้องอาศัยการตรวจที่เจ็บ เพราะจะขึ้นอยู่กับประวัติของคนไข้ และการรักษาดูจะมีอนาคต เพราะคนไข้อาจถึง 85% ตอบสนองต่อการรักษา รวมทั้งทารกและผู้พิการทางจิต
อาการ
[แก้]แม้อาการต่าง ๆ และความรุนแรงจะต่างกันในระหว่างบุคคล การขย้อนออกอาหารที่ยังไม่ย่อย (เหมือนการเคี้ยวเอื้อง) หลังจากทานอาหารจะเป็นอาการหลักซึ่งเกือบมีเสมอ[3][4] ในบุคคลบางคน การขย้อนออกจะเป็นเพียงทีละน้อย โดยเกิดเป็นระยะเวลายาวหลังจากการทาน ซึ่งอาจจะเคี้ยวแล้วกลืนเข้าไปอีก ในบุคคลอื่น อาหารอาจจะประกอบด้วยน้ำดีและเกิดไม่นาน แต่ต้องถ่มคายออก แม้บางคนจะมีอาการหลังการทานอาหารบางอย่าง/บางคราวเท่านั้น แต่โดยมากก็จะมีหลังการทานอาหารทุกอย่าง ไม่ว่าจะเป็นแค่คำเดียวหรือเป็นแค่อาหารว่าง[5] แต่คนไข้ที่เป็นในระยะยาวบางคนก็อาจพบอาหารหรือเครื่องดื่มที่ไม่ก่ออาการ
ไม่เหมือนกับการอาเจียนธรรมดา การขย้อนออกมักจะกล่าวว่า ไม่ต้องพยายามไม่ต้องบังคับ[3] น้อยครั้งมากที่จะมีอาการคลื่นไส้ก่อน และอาหารที่ยังไม่ย่อยจะไม่มีรสขมและกลิ่นของกรดกระเพาะอาหารและน้ำดี[3] อาการสามารถเริ่มตั้งแต่เริ่มทานอาหารจนกระทั่ง 120 นาทีหลังอาหาร[4] แต่ช่วงเวลาที่สามัญอยู่ในระหว่าง 30 วินาทีจนถึง 1 ชม. หลังทานอาหารเสร็จ[5] อาการมักจะหยุดเมื่อสิ่งที่ขย้อนออกเริ่มมีรสเป็นกรด[3][5]
อาการต่อไปนี้ยังกล่าวว่าสามัญในชีวิตประจำวันอีกด้วย โดยไม่จำเป็นต้องเกิดในช่วงที่ขย้อนอาหารออก แต่เมื่อไรก็ได้[4]
น้ำหนักลดก็เกิดขึ้นบ่อย ๆ ด้วย (42.2%) โดยในประเทศตะวันตกจะลดโดยเฉลี่ย 9.6 กก. และสามัญกว่าในกรณีที่โรคไม่ได้วินิจฉัยอย่างถูกต้องเป็นเวลานาน[4] แต่นี่อาจเป็นเรื่องคาดหวังได้เพราะขาดอาหารซึ่งบ่อยครั้งเป็นเพราะอาการของโรค[4] ความซึมเศร้ายังเชื่อมกับอาการนี้อีกด้วย[6] แม้ผลของมันต่ออาการนี้ก็ยังไม่ชัดเจน[3]
ฟันผุกร่อนเนื่องจากกรดในกระเพาะอาหารอาจเป็นลักษณะหนึ่งของกลุ่มอาการนี้[7] และลมหายใจเหม็นก็เช่นกัน[8]
อาการหรือภาวะแทรกซ้อนอื่น ๆ อาจรวมความไม่สมดุลของอิเล็กโทรไลต์ ท้องไม่สบาย สำลัก การสูดอาหารหรือน้ำเข้าปอด และปอดบวม[9]
เหตุ
[แก้]
เหตุของกลุ่มอาการนี้ยังไม่ชัดเจน แต่งานศึกษาก็ได้แสดงสหสัมพันธ์ระหว่างเหตุที่สันนิษฐานกับประวัติคนไข้ ในทารกและบุคคลที่มีปัญหาทางสติปัญญา โรคปกติจะโทษการให้ความสนใจมากเกินไป (over-stimulation) หรือน้อยเกินไป (under-stimulation) จากผู้ปกครองหรือผู้ดูแล ทำให้บุคคลต้องหาความพึงพอใจในตัวเองและต้องกระตุ้นตัวเอง เนื่องจากมีสิ่งเร้าภายนอกที่น้อยหรือมากเกินไป โรคนี้ก็ยังโทษความเจ็บป่วยช่วงสั้น ๆ, ความตึงเครียดในชีวิตเร็ว ๆ นี้, และการเปลี่ยนยา โดยสามัญอีกด้วย[3]
ในผู้ใหญ่และวัยรุ่น เหตุที่สันนิษฐานมักจะตกอยู่ในหมวดสองหมวดคือ เกิดจากนิสัย หรือเกิดจากการบาดเจ็บ บุคคลที่มีอาการเนื่องกับนิสัยโดยทั่วไปมีประวัติโรคทานแล้วขับออก หรือการขย้อนออกโดยตั้งใจ (เช่น นักมายากล หรือนักขย้อนมืออาชีพ) ซึ่งแม้ในตอนแรกจะตั้งใจทำ แต่ภายหลังเกิดนิสัยใต้จิตสำนึกที่จะปรากฏโดยไม่ได้อยู่ใต้อำนาจจิตใจ ส่วนอาการที่เกิดจากการบาดเจ็บ คนไข้จะกล่าวถึงการบาดเจ็บทางกายหรือทางใจ (เช่น การผ่าตัดเร็ว ๆ นี้ ความทุกข์ทางใจ การกระแทกกระเทือนศีรษะ สมาชิกครอบครัวเสียชีวิต เป็นต้น) ซึ่งเกิดก่อนเริ่มมีอาการ บ่อยครั้งเป็นเวลาหลายเดือน[3][4]
พยาธิสรีรวิทยา
[แก้]กลุ่มอาการนี้เป็นความผิดปกติที่มีความเข้าใจน้อยมาก แต่ก็มีทฤษฎีจำนวนหนึ่งที่ได้สันนิษฐานกลไกของอาการขย้อนที่จำเพาะต่อความผิดปกตินี้[4] แม้จะยังไม่มีความเห็นพ้องในทฤษฎีใดทฤษฎีหนึ่ง แต่ก็มีทฤษฎีบางทฤษฎีที่ได้รับความสนใจและกล่าวถึงในวรรณกรรมมากกว่าเพื่อน[3] กลไกที่กล่าวถึงมากที่สุดก็คือการทานอาหารทำให้กระเพาะอาหารขยายออก ซึ่งตามมาด้วยการบีบกดท้องและการคลายตัวของหูรูหลอดอาหารส่วนล่าง (LES) พร้อม ๆ กัน ซึ่งก็จะทำให้อาหารวิ่งเข้าไปในช่องว่าง ๆ ระหว่างกระเพาะกับคอหอยหลังช่องปากจนกลับไปถึงปาก โดยมีคำอธิบายหลายอย่างว่าทำไมหูรูดหลอดอาหารส่วนล่างจึงคลายตัว[10]
คำอธิบายอย่างหนึ่งก็คือเป็นการคลายตัวอย่างตั้งใจที่ได้เรียนรู้ ซึ่งเป็นเรื่องสามัญของคนไข้ที่เป็นหรือเคยเป็นโรคทานแล้วขับออก แม้การคลายตัวนี้จะเป็นเรื่องตั้งใจ แต่กระบวนการขย้อนออกโดยรวม ๆ ก็ยังเป็นเรื่องที่ไม่ได้ตั้งใจ การคลายตัวเนื่องจากแรงดันภายในท้องเป็นคำอธิบายอีกอย่างหนึ่ง ซึ่งกำหนดการบีบอัดในท้องเป็นกลไกหลัก กลไกที่เสนออย่างที่สามเป็นเรื่องเกี่ยวกับรีเฟล็กซ์การเรอ นี่เป็นกลไกที่กล่าวถึงในวรรณกรรมมากที่สุด คือ การกลืนอากาศเข้าไปก่อนหน้าที่จะขย้อนออก ก่อรีเฟล็กซ์การเรอซึ่งจุดชนวนการคลายตัวของหูรูดหลอดอาหาร คนไข้บ่อยครั้งกล่าวถึงความรู้สึกเหมือนกับจะเรอก่อนจะขย้อนอาหารออก[3]
วินิจฉัย
[แก้]การวินิจฉัยกลุ่มอาการนี้จะอิงประวัติของคนไข้ การตรวจที่มีค่าใช้จ่ายสูงและเจ็บเช่น การตรวจการบีบตัวของกระเพาะอาหาร-ลำไส้เล็กส่วนต้น (gastroduodenal manometry) และการตรวจความเป็นกรดด่างของหลอดอาหาร (esophageal Ph testing) ไม่จำเป็นและบ่อยครั้งทำให้วินิจฉัยผิดพลาด[3] มีการเสนอเกณฑ์วินิจฉัยหลายอย่างที่อิงลักษณะซึ่งปกติพบ[4]
อาการหลักคือการขย้อนอาหารที่เพิ่งทาน จะต้องคงเส้นคงวา เกิดขึ้นอย่างน้อย 6 อาทิตย์ภายใน 12 เดือนที่ผ่านมา การขย้อนต้องเริ่มภาย 30 นาทีหลังจากทานอาหารเสร็จ คนไข้อาจจะเคี้ยวอาหารที่ขย้อนขึ้นมาหรือคายทิ้ง อาการต้องหยุดภายใน 90 นาที หรือเมื่ออาหารที่ขย้อนเริ่มเป็นกรด อาการต้อง���ม่ใช่มาจากการอุดตันทางเดินอาหาร และไม่ควรตอบสนองต่อการรักษาปกติของโรคกรดไหลย้อน[3] ในผู้ใหญ่ การวินิจฉัยจะได้การยืนยันเมื่อไม่พบโรคทางกระเพาะลำไส้ ส่วนเกณฑ์ช่วยวินิจฉัยรวมทั้งการขย้อนที่ไม่มีรสเปรี้ยวคือเป็นรสกรด[10] ปกติไม่มีกลิ่น ไม่ต้องพยายามทำ[5] หรืออย่างมากจะรู้สึกเหมือนกับจะเรอ[3] โดยไม่มีการขย้อนแบบจะอาเจียน[3] และการขย้อนจะไม่สัมพันธ์กับอาการเวียนหัวหรือแสบร้อนกลางอก[3]
คนไข้โดยเฉลี่ยจะไปหาหมอถึง 5 คนเป็นเวลา 2.75 ปีก่อนจะได้วินิจฉัยที่ถูกต้องว่ามีอาการกลุ่มนี้[11]
การวินิจฉัยแยกโรค
[แก้]กลุ่มอาการนี้ในผู้ใหญ่เป็นความผิดปกติที่ซับซ้อนและมีอาการคล้ายกับโรคทางกระเพาะอาหาร-หลอดอาหารหลายอย่างอื่น ๆ โรคทานแล้วขับออก (bulimia nervosa) และอัมพฤษ์กระเพาะอาหาร (gastroparesis) เป็นการวินิจฉัยผิดที่เกิดชุกสุดในคนไข้กลุ่มนี้[3] โดยโรคทานแล้วขับออกเป็นการวินิจฉัยผิดบ่อยที่สุดในคนไข้ผู้ใหญ่และโดยเฉพาะในเด็กวัยรุ่น นี่เป็นเพราะความคล้ายคลึงของอาการดังปรากฏต่อคนอื่น ๆ เช่น การอาเจียนตามด้วยการกิน โดยเฉพาะในคนไข้ระยะยาวที่อาจทานอาหารเป็นจำนวนมากเพื่อชดเชยการขาดอาหาร และความไม่ต้องการเปิดเผยสภาพและอาการของตนต่อผู้อื่น
แม้มีการเสนอว่ากลุ่มอาการนี้สัมพันธ์กับโรคทานแล้วขับออก[11][12] แต่ไม่เหมือนโรคทานแล้วขับออก กลุ่มอาการนี้ไม่ได้ทำเอง ผู้ใหญ่และเด็กวัยรุ่นที่มีอาการนี้สำนึกเป็นอย่างดีถึงการขาดอาหารของตนที่เพิ่มขึ้นเรื่อย ๆ แต่ไม่สามารถควบคุมรีเฟล็กซ์ของตนได้ เทียบกับคนไข้โรคทานแล้วขับออก ที่ตั้งใจอาเจียนออก และน้อยครั้งมากที่จะกลืนอาหารเข้าไปใหม่อีก[3]
อัมพฤกษ์กระเพาะอาหารเป็นการวินิจฉัยผิดอีกโรคหนึ่ง[3] เพราะคนไข้อัมพฤกษ์กระเพาะบ่อยครั้งก็มีอาหารย้อนขึ้นมาหลังจากทานเข้าไป แต่ไม่เหมือนอาการนี้ อัมพฤกษ์กระเพาะจะทำให้อาเจียนอาหารที่ไม่ย่อยอีกต่อไปจากกระเพาะ (เทียบกับแค่ขย้อนขึ้นมา) โดยจะเกิดเป็นเวลาหลาย ชม. หลังจากทานอาหารแล้ว รู้สึกเวียนหัวและขย้อนแบบจะอาเจียนก่อน และมีรสขมหรือรสเปรี้ยวที่เป็นลักษณะปกติของอาเจียน[5]
การจัดหมู่
[แก้]อาการสำรอกขึ้นเป็นภาวะที่มีผลต่อการทำงานของกระเพาะและหลอดอาหาร โดยรวมอยู่ในหมู่โรคที่เรียกว่า "functional gastrointestinal disorder"[13] ในคนไข้ที่มีประวัติโรคทางจิตเวชคือความผิดปกติในการทานอาหาร (eating disorder) กลุ่มอาการนี้จะรวมอยู่ในหมู่เดียวกับความผิดปกติในการทานอาหารอื่น ๆ เช่น โรคทานแล้วขับออก (bulimia) และอาการกินสิ่งที่ไม่ใช่อาหาร (pica) ซึ่งโดยพวกมันเองก็รวมกลุ่มอยู่ใต้ความผิดปกติทางจิตที่ไม่ใช่วิกลจริต (non-psychotic mental disorder) แต่ในวัยรุ่นและผู้ใหญ่ที่ไม่พิการทางใจ อาการนี้พิจารณาว่าเป็นความผิดปกติทางการบีบตัวของทางเดินอาหาร ไม่ใช่ความผิดปกติในการทานอาหาร เพราะคนไข้ปกติจะไม่สามารถควบคุมการเกิดขึ้นของอาการแลไม่มีประวัติความผิดปกติการทานอาหาร[14][15]
การรักษาและพยากรณ์โรค
[แก้]ปัจจุบันยังไม่มีวิธีการรักษาให้หายขาด ยายับยั้งการหลั่งกรดและยาอื่น ๆ ได้ลองใช้แล้วโดยได้ผลน้อยหรือไม่ได้ผลอะไร[16] ในเด็กทารกและในผู้มีความพิการทางจิต การรักษาจะต่างกับผู้ใหญ่และวัยรุ่นที่ไม่พิการ
สำหรับผู้ใหญ่และวัยรุ่น เทคนิกการผ่อนคลายและ biofeedback คือ การวัดการตอบสนองทางสรีรภาพด้วยเครื่องมือโดยมีจุดประสงค์เพื่อจะควบคุมการตอบสนองเช่นนั้น ๆ ที่ทำหลังการทานอาหารหรือเมื่อไรที่การขย้อนขึ้นเกิดขึ้น พบว่าได้ผลดีที่สุด ในเด็กทารกและผู้พิการทางจิต การฝึกพฤติกรรมโดยลงโทษแบบเบา ๆ (mild aversive training) พบว่า ทำให้ดีขึ้นในกรณีโดยมาก[17] การฝึกโดยลงโทษก็คือ การสร้างความสัมพันธ์ระหว่างพฤติกรรมขย้อนขึ้นกับผลที่ไม่น่าชอบใจ และการให้รางวัลที่น่าชอบใจสำหรับพฤติกรรมการทานที่ดี เช่น การเอาของเปรี้ยวหรือขมให้อมเมื่อบุคคลเริ่มทำท่าทางหรือหายใจแบบที่ปกติเกิดพร้อมกับการขย้อนขึ้นโดยทั่วไป เป็นวิธีที่ยอมรับเพื่อการฝึกเช่นนี้[17] แม้จะมีงานศึกษาก่อน ๆ ที่เสนอให้หยิก[ต้องการอ้างอิง]
ส่วนในคนไข้ที่ไม่พิการทางใจ การส��รอกขึ้นไม่ใช่พฤติกรรมที่ตั้งใจ และสามารถปรับนิสัยได้โดยให้หายใจโดยใช้กะบังลมเพื่อแก้ความรู้สึกอยากจะสำรอกขึ้น[16] นอกจากจะให้กำลังใจ ให้คำอธิบายเรื่องการแก้นิสัย แพทย์อาจแสดงการหายใจด้วยกะบังลมโดยให้ใช้ก่อนและระหว่างที่การสำรอกจะเกิด[16][18] การหายใจวิธีนี้สามารถช่วยป้องกันแม้การอาเจียน เพราะเป็นการกันการหดเกร็งของท้องที่จำเป็นเพื่อขับของในกระเพาะอาหารออก
การบำบัดโดยให้กำลังใจและการหายใจจากกะบังลมมีหลักฐานว่าทำให้อาการดีขี้นในกรณี 56% และทำให้อาการยุติไปในกรณีอีก 30% ในงานศึกษาหนึ่งที่ตรวจคนไข้วัยรุ่น 56 คนโดยติดตามคนไข้หลังจากการรักษาเบื้องต้น 10 เดือน[4] คนไข้ที่ใช้เทคนิกนี้ได้สำเร็จบ่อยครั้งสังเกตเห็นสุขภาพที่ดีขึ้นทันที[16] ผู้ที่มีอาการทานแล้วขับออก หรือผู้ที่จงใจทำให้อาเจียนในอดีต มีโอกาสดีขึ้นลดลงเนื่องจากไม่สามารถแก้พฤติกรรมที่ไม่ดีได้[11][16] เทคนิกนี้ไม่ใช้ในทารกหรือเด็กเล็ก ๆ เนื่องจากยากเกินไปเพราะต้องกะเวลาและมีสมาธิ แต่เด็กทารกจะหมดอาการนี้ภายใน 1 ปีหลังจากฝึกแบบลงโทษ[19]

การระบาด
[แก้]ความผิดปกติในการสำรอกเบื้องต้นบันทึกว่า[19][20] เป็นปัญหาต่อทารกเกิดใหม่[15] ทารก เด็ก[14] และบุคคลที่พิการทางจิต (เช่น มีปัญหาทางสติปัญญา/ประชาน/ปัญญาอ่อน)[20][21] แต่ตั้งแต่นั้นก็พบแล้วว่า เกิดทั้งในชายหญิงในอายุทุกช่วงและผู้มีสติปัญญาทุกระดับ[3][22]
ในบรรดาคนปัญญาอ่อน มีความชุกในทารก (6-10%) เท่า ๆ กับผู้ใหญ่ซึ่งอยู่ประจำใน รพ. (8-10%)[3] ในทารก อาการมักเริ่มเมื่อมีอายุระหว่าง 3-12&npsb;เดือน[19] ความชุกโรคในประชากรทั่วไปยังไม่ได้กำหนด[13] แต่บางครั้งก็กล่าวว่าเกิดน้อย[3] หรือว่าจริง ๆ เกิดไม่น้อย แต่วินิจฉัยไม่ค่อยถูก[23]
ความผิดปกติมักจะเกิดในหญิงมากกว่า[13] คนไข้วัยรุ่นปกติจะเริ่มมีอาการที่ 12.9±0.4 ปี โดยเด็กชายจะเริ่มขึ้นก่อน (ชาย-11.0±0.8 ปี หญิง-13.8±0.5 ปี)[4] มีหลักฐานน้อยมากกว่ากรรมพันธุ์มีผลต่ออาการนี้เช่นไร[10] แต่ก็มีรายงานกรณีคนไข้ที่เป็นครอบครัวต่าง ๆ ซึ่งสมาชิกมีอาการนี้ทุกคน[24]
ประวัติ
[แก้]ภาษาอังกฤษว่า rumination มาจากคำภาษาละตินว่า ruminare ซึ่งหมายความว่า "เคี้ยวเอื้อง"[24] เป็นอาการที่บันทึกมาตั้งแต่โบราณแล้ว เช่นที่กล่าวถึงในงานเขียนของอาริสโตเติลหรือในพระไตรปิฎก ต่อมาจึงมีการบันทึกทางการแพทย์ในปี ค.ศ. 1618 โดยนักกายวิภาคชาวอิตาลี (Fabricus ab Aquapendende) ผู้เขียนถึงอาการของคนไข้ของเขาคนหนึ่ง[22][24]
กรณีแรก ๆ สุดของอาการนี้ก็คือที่เกิดกับแพทย์ชาวมอริเชียส Charles-Édouard Brown-Séquard ในคริสต์ศตวรรษที่ 19 เนื่องจากการทดลองที่ทำกับตนเอง คือเพื่อตรวจสอบการตอบสนองของกรดในกระเพาะอาหารต่ออาหารต่าง ๆ หมอได้กลืนฟองน้ำที่ผูกไว้กับด้าย แล้วตั้งใจสำรอกมันขึ้นมาเพื่อวิเคราะห์สิ่งที่มันซับ โดยเป็นผลของการทดลองเช่นนี้ หมอในที่สุดก็สำรอกอาหารขึ้นมาเป็นประจำโดยเป็นรีเฟล็กซ์[25]
มีรายงานคนไข้หลายรายงานก่อนคริสต์ศตวรรษที่ 20 แต่โดยมากจะวิเคราะห์ตามวิธีการที่ใช้และแนวคิดที่นิยมในเวลานั้น ิเริ่มตั้งแต่คริสต์ศตวรรษที่ 20 ก็ชัดเจนขึ้นเรื่อย ๆ ว่า กลุ่มอาการนี้ปรากฏในรูปแบบต่าง ๆ โดยเป็นการตอบสนองต่อภาวะต่าง ๆ[22] แม้จะยังพิจารณาว่าเป็นความผิดปกติในเด็กทารกและผู้มีปัญหาทางสติปัญญาในเวลานั้น แต่ความแตกต่างของรูปแบบการแสดงออกระหว่างทารกกับผู้ใหญ่ก็ชัดเจนแล้ว[24] เริ่มตั้งแต่คริสต์ทศวรรษ 1900 งานศึกษาในผู้ใหญ่ที่สุขภาพปกติเว้นอาการนี้ก็มีน้อยลงเรื่อย ๆ คือรายงานวิเคราะห์อาการในผู้ใหญ่ที่ไม่พิการทางจิตจะปรากฏหลังจากช่วงนี้ ในตอนแรก รายงานกล่าวถึงอาการนี้ในผู้ใหญ่ว่าไม่ทำให้เสียหาย แต่ปัจจุบันก็กล่าวเป็นอีกอย่างหนึ่ง[9]
ปัจจุบัน แม้จะมีจำนวนคนไข้มากขึ้นและก็มีคนมากขึ้นที่กล่าวถึงอาการนี้ของตนเอง แต่ความรู้ความเข้าใจถึงอาการนี้ในวงการแพทย์และสาธารณชนทั่วไปก็ยังจำกัด[3][23][26][27]
ในวินัยปิฎก
[แก้]พระวินัยปิฎก (ส่วนแรกของพระไตรปิฎก) ขุททกวัตถุขันธกะ ได้กล่าวถึงการสำรอกอาหารออกมาเคี้ยวไว้ คือพระพุทธองค์ได้ทรงบัญญัติสิกขาบทไว้ว่า ภิกษุผู้มักเคี้ยวเอื้อง เคี้ยวอาหารที่สำรอกขึ้นมาหลังเที่ยงวันแล้วกลืนไม่เป็นอาบัติเนื่องจากฉันอาหารในเวลาเย็น (วิกาลโภชนา) โดยได้ตรัสถึงพระภิกษุผู้เป็นเหตุให้ทรงบัญญัติสิกขาบทไว้ว่า มีนิสัยเคี้ยวเอื้องเพราะชาติที่แล้วได้เกิดเป็นโค
[๒๗๓] สมัยนั้น ภิกษุรูปหนึ่งมีนิสัยเคี้ยวเอื้อง ท่านสำรอกอาหารออกมาเคี้ยว แล้วกลืนเข้าไปอีก ภิกษุทั้งหลายตำหนิ ประณาม โพนทะนาว่า “ภิกษุนี้ฉันอาหารในเวลาวิกาล” แล้วนำเรื่องไปกราบทูลพระผู้มีพระภาคให้ทรงทราบ พระผู้มีพระภาครับสั่งว่า “ภิกษุทั้งหลาย ภิกษุนี้เพิ่งจุติมาจากกำเนิดโค ภิกษุทั้งหลาย เราอนุญาตให้ภิกษุผู้มีนิสัยเคี้ยวเอื้อง เคี้ยวเอื้องได้ ภิกษุทั้งหลาย ภิกษุไม่พึงกลืนอาหารที่ออกมานอกปากแล้วเข้าไปอีก รูปใดกลืน พึงปรับอาบัติตามธรรม”
— พระวินัยปิฎก ฉบับมหาจุฬาฯ เล่มที่ 7 จุลวรรค ภาค 2 ข้อ 273 (ขุททกวัตถุขันธกะ)[28]
ในสัตว์อื่น
[แก้]การเคี้ยวเอื้องในสัตว์เช่น วัว ควาย แพะ และยีราฟ จัดเป็นพฤติกรรมปกติ เป็นสัตว์ที่เรียกรวม ๆ กันว่า สัตว์เคี้ยวเอื้อง (ruminant)[10] แต่พฤติกรรมที่ว่านี้ แม้จะเรียกในภาษาอังกฤษว่า rumination เช่นกัน ก็ไม่เกี่ยวกับอาการในมนุษย์ เพราะเป็นเรื่องปกติของสัตว์ การสำรอกออกโดยไม่ได้ตั้งใจดังที่พบในมนุษย์ ก็พบในกอริลลาและไพรเมตอื่น ๆ อีกด้วย[29] True merycism, as opposed to the cud-chewing process in ruminants, is also a normal part of the digestive process in some other animals, such as kangaroos. ส่วนสัตว์ในวงศ์ Macropodidae ซึ่งรวมสัตว์พวกจิงโจ้ มีพฤติกรรมที่นักวิชาการตั้งชื่อขึ้นโดยเฉพาะคือ "merycism" เป็นการขย้อนอาหารที่อาจเคี้ยวไม่ดีขึ้นมาเคี้ยวแล้วกลืนลงไปใหม่ เป็นกระบวนการที่ไม่จำเป็นในการย่อยอาหารเหมือนกับของพวกสัตว์เคี้ยวเอื้อง และไม่เกิดอย่างสม่ำเสมอทุก ๆ วัน[30]
เชิงอรรถและอ้างอิง
[แก้]- ↑ "rumination", ศัพท์บัญญัติอังกฤษ-ไทย, ไทย-อังกฤษ ฉบับราชบัณฑิตยสถาน (คอมพิวเตอร์) รุ่น ๑.๑ ฉบับ ๒๕๔๕,
(แพทยศาสตร์) การสำรอก
- ↑ "Rumination Syndrome — Diagnosis and Treatment Options at Mayo Clinic". Mayo Clinic.
- ↑ 3.00 3.01 3.02 3.03 3.04 3.05 3.06 3.07 3.08 3.09 3.10 3.11 3.12 3.13 3.14 3.15 3.16 3.17 3.18 3.19 3.20 Papadopoulos, Vassilios; Mimidis, Konstantinos (2007), "The rumination syndrome in adults: A review of the pathophysiology, diagnosis and treatment", Journal of Postgraduate Medicine, 53 (3): 203–206, doi:10.4103/0022-3859.33868, PMID 17699999
- ↑ 4.00 4.01 4.02 4.03 4.04 4.05 4.06 4.07 4.08 4.09 4.10 Chial, Heather J; Camilleri, Michael; Williams, Donald E; Litzinger, Kristi; Perrault, Jean (2003), "Rumination syndrome in children and adolescents: diagnosis, treatment, and prognosis", Pediatrics, 111 (1): 158–162, doi:10.1542/peds.111.1.158, PMID 12509570
- ↑ 5.0 5.1 5.2 5.3 5.4 Camilleri, Michael; Seime, Richard J, Rumination Syndrome, symptoms, Rochester, Minnesota: Mayo Clinic, สืบค้นเมื่อ 2009-06-26
- ↑ Amarnath RP, Abell TL, Malagelada JR (October 1986), "The rumination syndrome in adults. A characteristic manometric pattern.", Annals of Internal Medicine, 105 (4): 513–518, doi:10.7326/0003-4819-105-4-513, PMID 3752757
- ↑ Adrian Lussi (2006). Dental erosion from diagnosis to therapy ; 22 tables. Basel: Karger. p. 120. ISBN 9783805580977.
- ↑ Carey WB, Crocker AC, Coleman WL, Feldman HM, Elias ER (2009). Developmental-behavioral pediatrics (4th ed.). Philadelphia, PA: Saunders/Elsevier. p. 634. ISBN 9781416033707.
- ↑ 9.0 9.1 Sidhu, Shawn S; Rick, James R (2009), "Erosive eosinophilic esophagitis in rumination syndrome", Jefferson Journal of Psychiatry, 22 (1), ISSN 1935-0783
- ↑ 10.0 10.1 10.2 10.3 Ellis, Cynthia R; Schnoes, Connie J (2009), "Eating Disorder, Rumination", Medscape Pediatrics, สืบค้นเมื่อ 2009-09-07
- ↑ 11.0 11.1 11.2 LaRocca, Felix E; Della-Fera, Mary-Anne (October 1986), "Rumination: Its significance in adults with bulimia nervosa", Psychosomatics, 27 (3): 209–212, doi:10.1016/s0033-3182(86)72713-8, PMID 3457391
- ↑ O'Brien, Michael D; Bruce, Barbara K; Camilleri, Michael (March 1995), "The rumination syndrome: Clinical features rather than manometric diagnosis", Gastroenterology, 108 (4): 1024–1029, doi:10.1016/0016-5085(95)90199-X, PMID 7698568
- ↑ 13.0 13.1 13.2 Tack, Jan; Talley, Nicholas J; Camilleri, Michael; Holtmann, Gerald; Hu, Pinjin; Malagelada, Juan-R; Stanghellini, Vincenzo (2006), "Functional gastroduodenal disorders" (PDF), Gastroenterology, 130 (5): 1466–1479, doi:10.1053/j.gastro.2005.11.059, PMID 16678560, คลังข้อมูลเก่าเก็บจากแหล่งเดิม (PDF)เมื่อ 2020-11-25, สืบค้นเมื่อ 2018-09-14
- ↑ 14.0 14.1 ICD-10 entries for rumination syndrome - F98.2, สืบค้นเมื่อ 2009-08-10
- ↑ 15.0 15.1 ICD-10 entries for rumination syndrome - P92.1, สืบค้นเมื่อ 2009-08-10
- ↑ 16.0 16.1 16.2 16.3 16.4 Chitkara, Denesh K; van Tilburg, Miranda; Whitehead, William E; Talley, Nicholas (2006), "Teaching diaphragmatic breathing for rumination syndrome", The American Journal of Gastroenterology, 101 (11): 2449–2452, doi:10.1111/j.1572-0241.2006.00801.x, PMID 17090274
- ↑ 17.0 17.1 Wagaman, JR; Williams, DE; Camilleri, M (1998), "Behavioral intervention for the treatment of rumination", Pediatric Gastroenterology and Nutrition, 27 (5): 596–598, doi:10.1097/00005176-199811000-00019, PMID 9822330
- ↑ Johnson, WG; Corrigan, SA; Crusco, AH; Jarell, MP (1987), "Behavioral assessment and treatment of postprandial regurgitation", Gastroenterology, 9 (6): 679–684, doi:10.1097/00004836-198712000-00013, PMID 3443732
- ↑ 19.0 19.1 19.2 Rasquin-Weber, A; Hyman, PE; Cucchiara, S; Fleisher, DR; Hyams, JS; Milla, PJ; Staiano, A (1999), "Childhood functional gastrointestinal disorders", Gut, 45 (Supplement 2) (Suppl 2): 1160–1168, doi:10.1136/gut.45.2008.ii60, PMC 1766693, PMID 10457047
- ↑ 20.0 20.1 Sullivan, PB (1997), "Gastrointestinal problems in the neurologically impaired child", Baillière's Clinical Gastroenterology, 11 (3): 529–546, doi:10.1016/S0950-3528(97)90030-0, PMID 9448914
- ↑ Rogers, B; Stratton, P; Victor, J; Cennedy, B; Andres, M (1992), "Chronic regurgitation among persons with mental retardation: A need for combined medical and interdisciplinary strategies", American Journal of Mental Retardation, 96 (5): 522–527, PMID 1562309
- ↑ 22.0 22.1 22.2 Olden, Kevin W (2001), "Rumination", Current Treatment Options in Gastroenterology, 4 (4): 351–358, doi:10.1007/s11938-001-0061-z, PMID 11469994, คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ February 15, 2012
- ↑ 23.0 23.1 Fox, Mark; Young, Alasdair; Anggiansah, Roy; Anggiansah, Angela; Sanderson, Jeremy (2006), "A 22 year old man with persistent regurgitation and vomiting: case outcome", British Medical Journal, 333 (7559): 133, discussion 134-7, doi:10.1136/bmj.333.7559.133, PMC 1502216, PMID 16840471, คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2017-04-01, สืบค้นเมื่อ 2018-09-14
- ↑ 24.0 24.1 24.2 24.3 Brockbank, EM (1907), "Merycism or Rumination in Man", British Medical Journal, 1 (2408): 421–427, doi:10.1136/bmj.1.2408.421, PMC 2356806, PMID 20763087
- ↑ Kanner, L (February 1936), "Historical notes on rumination in man", Medical Life, 43 (2): 27–60, OCLC 11295688
- ↑ Camilleri, Michael; Seime, Richard J, Rumination Syndrome, an overview, Rochester, Minnesota: Mayo Clinic, สืบค้นเมื่อ 2009-06-26
- ↑ Parry-Jones, B (1994), "Merycism or rumination disorder. A historical investigation and current assessment", British Journal of Psychiatry, 165 (3): 303–314, doi:10.1192/bjp.165.3.303, PMID 7994499
- ↑ "พระไตรปิฎกฉบับมหาจุฬาฯ (ภาษาไทย) เล่มที่ 7 พระวินัยปิฎก จุลวรรค ภาค 2 ข้อ 273", E-Tipitaka 2.1.2 (2010), p. 59
- ↑ Hill, SP (May 2009), "Do gorillas regurgitate potentially-injurious stomach acid during 'regurgitation and reingestion?'", Animal Welfare, 18 (2): 123–127, ISSN 0962-7286, คลังข้อมูลเก่าเก็บจากแหล่งเดิมเมื่อ 2023-07-02, สืบค้นเมื่อ 2018-09-14
- ↑ Vendl, C.; และคณะ (2017). "Merycism in western grey (Macropus fuliginosus) and red kangaroos (Macropus rufus)". Mammalian Biology. 86: 21–26. doi:10.1016/j.mambio.2017.03.005.
แหล่งข้อมูลอื่น
[แก้]- MayoClinic.org Pediatrics - Rumination Syndrome - The Mayo Clinic website provides a clear and concise overview of the disorder.
- WedMD - Rumination disorder - Web MD. Provides a general overview of the disease.
- Rumination Disorder - The Meadows Ranch Provides a clear overview of the disorder.
